ACOG《产前胎儿监护实践指南(2021年版)》解读
作者姓名:周宜洁1,余昕烊2,漆洪波2,3
通讯作者:漆洪波
作者单位:1.贵阳市妇幼保健院;2.重庆医科大学附属第一医院妇产科;3.重庆市妇幼保健院
基金项目:国家自然科学基金(82171662)
 关键词:产前胎儿监护;解读
关键词:产前胎儿监护;解读产前胎儿监护的目的是降低死胎及死产的风险。胎心监护、实时超声及脐动脉彩色多普勒血流监测已经作为产前胎儿监护的主要技术运用于胎儿健康状况评估。产前胎儿监护已常规应用于已经存在母体疾病(如高血压、糖尿病)和已出现妊娠相关并发症(如胎儿生长受限等)的孕妇发生胎儿死亡风险的评估。基于此,美国妇产科医师学会(ACOG)于2021年发布了《产前胎儿监护实践指南(2021版)》[1],以替代之前2014年版,旨在对产前胎儿监护提供更为科学的临床管理和指导。
1 产前胎儿监护技术
1.1 胎动评估 孕妇自觉胎动减少可能是胎儿死亡的征兆之一[2]。因此,胎动作为产前胎儿监护的有效方法之一,孕妇可将其作为自我评估胎儿宫内情况的有效方法。
解读:临床上存在多种胎动计数方法。ACOG提出了2种胎动评估的方法:(1)孕妇取侧卧位[3],2h内胎动计数≥10次为满意。(2)指导孕妇每周进行3次,每次1h的胎动计数,确定胎动次数的基线水平,胎动计数达到或超过基线水平为满意[4]。无论采用何种胎动计数方法,若胎动未达到满意计数,则需进行进一步的胎儿监护。 值得注意的是,一项涵盖5项随机对照试验及纳入超过45万名胎儿的荟萃分析发现,接受胎动评估(胎儿踢腿计数法)与未接受胎动评估的孕妇围产期结局差异无统计学意义。胎动评估组的围产期死亡率为0.54%(1252/229 943),非胎动评估组为0.59%(944/159 755)。两组的围产期不良结局发生率差异无统计学意义。然而,胎动评估组在早产率、引产率及剖宫产率略高于非胎动评估组,分别为7.6%vs. 7.1%、36.6% vs. 31.6%、28.2% vs. 25.3%,差异有统计学意义。需要更多的研究确定胎动评估是否有益,此外,还需警惕胎动评估所致的医源性分娩干预对母胎造成的危害[5]。1.2 宫缩应激试验(CST) CST以胎心率对宫缩的反应为基础。宫缩时胎儿出现一过性缺氧;亚缺氧状态的胎儿在子宫收缩时缺氧加重,胎心率可能出现晚期减速;在一些羊水过少病例中,宫缩时脐带受压,胎心率发生变异减速。 解读:ACOG推荐CST方法:孕妇取侧卧位,胎儿监护仪同时记录胎心率及宫缩情况。要求10 min内至少出现3次持续40s以上的子宫收缩。若规定时间内宫缩持续时间及次数未达标,可通过乳头刺激或缩宫素诱导宫缩。刺激乳头可成功诱导宫缩,且所需时间仅为静脉滴注缩宫素诱导宫缩时间的1/2[6]。当孕周小于37周的孕妇出现NST无反应型时,使用CST安全有效[7],CST的禁忌证与阴道分娩的禁忌证相同[8]。CST判读结果见表1。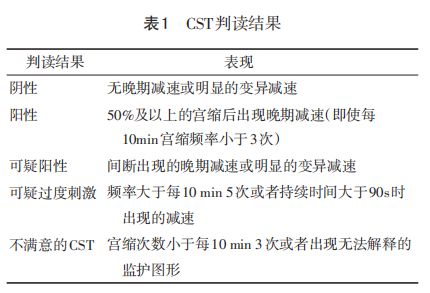
2 临床注意事项及建议
2.1 产前胎儿监护可靠性 因假阴性率低,胎儿监护结果绝大多数情况下可靠。假阴性率的定义是胎儿监护结果正常1周内胎儿死亡的发生率。尽管脐动脉多普勒血流测定尚无类似的数据,但一项随机临床试验利用脐动脉多普勒血流检测作为胎儿监护手段,结果显示,214例FGR孕妇未出现胎儿死亡(阴性预测值为100%)[25]。但是,近期胎儿监护结果正常不能作为不再继续产前胎儿监护的理由。
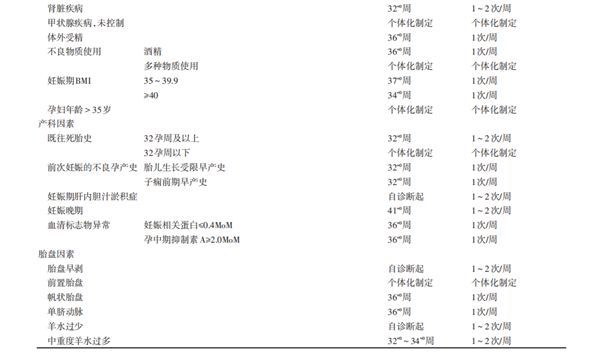
2.2 产前胎儿监护是否可以降低胎儿死亡率,改善围产期结局 目前,仍缺乏产前胎儿监护有效性的循证证据。既往证据发现,已行产前胎儿监护者胎儿死亡率显著低于同一机构同期的胎儿死亡率[20,26-27]。尽管产前胎儿监护的有效性尚未证实,但产前胎儿监护已经广泛纳入发达国家的孕期检查。2.3 产前胎儿监护适应证 由于现阶段尚无产前胎儿监护能够改善围产期结局的相关证据,产前胎儿监护的适应证主要用于可导致胎儿死亡风险增加的高危妊娠。产前胎儿监护适应证见表2[28]。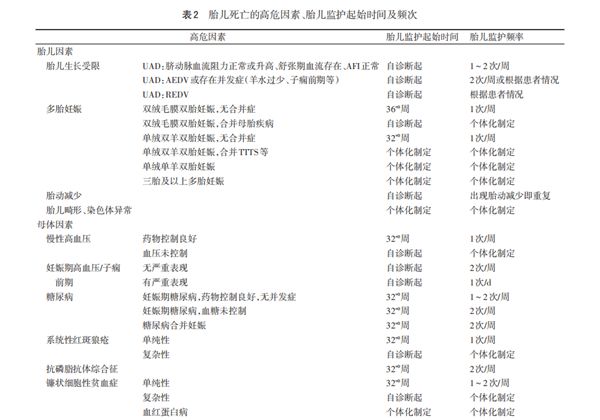
解读:目前尚无证据表明,胎动计数可有效预防胎儿死亡[43-44]。此外,多项研究发现:妊娠低风险孕妇胎动计数可降低胎儿死亡风险的证据不足。胎动计数可能小幅增加产科就诊和胎儿评估的次数,并可能与医源性早产、引产和剖宫产的风险增加有关。因此,不是所有的孕妇每天都应行胎动计数。但是,如果出现胎动减少,则需就诊行进一步胎儿评估。
3 建议及总结
3.1 基于良好且一致的科学证据(推荐等级A)
3.1.1 羊水最大暗区垂直深度 相较于羊水指数,使用羊水最大暗区垂直深度可减少不必要的产科干预且不增加围产期不良结局。3.1.2 联合监测 对于FGR,脐动脉多普勒血流测定联合标准的胎儿监护[如NST和(或)BPP],可改善妊娠结局。3.2 基于有限的或者不一致的科学证据(推荐等级B) 出现NST或者改良BPP异常结果,需要进一步进行CST或BPP监测。3.3 基于共识和专家意见(推荐等级C)3.3.1 胎儿监护 大多数高危患者,妊娠32周或之后开始进行胎儿监护合适。但对于有多种高危情况或者特别令人担忧的高危情况(如慢性高血压合并可疑胎儿生长受限),胎儿监护开始的时机:分娩对围产期结局有益时的孕周。3.3.2 定期复测 当需要进行胎儿监护的临床情况持续存在时,应定期复测,以确定胎儿是否持续健康,直至分娩。若孕妇情况稳定,监护结果可靠,通常每周进行1次胎儿监护(NST、BPP、改良BPP或CST);在某些高危情况下,目前,虽无最佳方案,但一些研究进行了更加频繁的监护。3.3.3 引产分娩 在没有产科禁忌证的情况下,监护结果异常的胎儿可在持续胎心监护和宫缩监测的情况下,尝试引产分娩。3.3.4 终止妊娠时机 对于不存在其他合并症的孤立性的持续性羊水过少患者,建议妊娠36~37+6孕周之间终止妊娠;若诊断时间较晚,则在诊断时分娩。对于妊娠小于36周排除胎膜早破的羊水过少患者,决定期待治疗或者终止妊娠时应充分考虑孕周、胎儿生长情况及母体情况。参考文献 (略)
相关知识
ACOG《产前胎儿监护实践指南(2021年版)》解读
正常分娩指南(2020版)
丁香妈妈科学怀孕指南读书笔记.docx
《孕期保健指南》解读
剖宫产术后的健康指导
国内药政回顾:2022年1-4月,我国药品监管的点与线
《中国居民膳食指南科学研究报告(2021)》正式发布(附简本全文)
2021 SMFM咨询系列#54:产妇发病和死亡的风险评估解读
2018 年最新指南 ACOG:妊娠期恶心、呕吐的管理
产前和产后心理健康临床管理和服务指南
网址: ACOG《产前胎儿监护实践指南(2021年版)》解读 https://m.trfsz.com/newsview24493.html