下肢外骨骼机器人联合传统康复训练对脑卒中患者步行功能恢复的疗效观察
脑卒中是神经系统常见疾病,分为出血性卒中和缺血性卒中,具有较高的致残率,严重影响患者的生活质量,给家庭及社会带来了巨大的经济负担[1]。既往的研究表明,在卒中发生后的1个月内,受损的功能虽有不同程度的恢复(40%~70%)[2],但仍有大量患者遗留步行功能障碍的问题。尽管卒中后的功能恢复具有自发性,但及时有效的康复训练仍是不可或缺的。目前有证据显示:广泛、密集、自主的康复锻炼有助于改善预后[3-4]。卒中发生后早期康复成为改善患者预后的重要措施。近年来,外骨骼机器人在临床的应用逐渐增多。在康复治疗中,使用外骨骼机器人可以为患者持续提供规定参数的康复辅助;与传统康复相比,弥补了康复治疗师在技能水平、疲劳程度上的差异,为患者提供了一致性的康复方案[5-6]。功能康复型下肢外骨骼机器人在辅助患者康复过程中具有减重和标准化正常生理步态的作用,使患者逐渐恢复下肢运动的能力,实现自主行走。近年来,国内多家高校自主研发的机器人系统逐渐应用到临床实践中。Aider下肢外骨骼机器人由电子科技大学自主研发,目标对象是下肢步行功能障碍的患者。不仅能够根据设定的特定步态参数辅助受试者下肢运动;还能同时通过信号采集,预测受试者的运动意图。具有主动、被动、主被动结合等多种方式,穿戴方便,自2018年起在国内数家医院开始投入临床使用。本研究对Aider下肢外骨骼机器人联合康复训练的疗效进行评估,力求为后续康复方案的制定提供证据。
1. 资料与方法
1.1 研究对象收集2023年1 月至2024年2月云南省第三人民医院康复医学科收治的脑卒中下肢步行功能障碍患者为研究对象,纳入标准:(1)符合脑卒中诊断标准[7],年龄18~80岁,均为首次发病所致,病程12个月以内,生命体征平稳,无需心电监护;(2)身高150~190 cm、体重40~90 kg;(3)意识清楚,具有足够的理解力,能够接受和执行治疗师的指令,能配合完成训练;(4)平衡功能障碍;(5)心肺功能良好,对训练计划能耐受并完成;(6) 有高血压基础病的患者,在服用降压药的情况下血压维持在收缩压100~150 mmHg,舒张压60~100 mmHg范围以内;(7)患者及家属均签属知情同意书。排除标准[8−9]:(1)双下肢肌张力改良 Ashworth 分级≥2级;(2)患有其他严重影响步行能力的神经肌肉和骨关节疾病(如严重骨质疏松或不稳定骨折;足下垂伴有关节挛缩、畸形等关节损伤和关节疾病不适合行走);(3) 脊柱稳定性丧失;(4)下肢动静脉血栓;(5)严重的偏侧忽略征;(6)患有严重心脏病或其他器质性心脏病,重要脏器功能衰竭或其他严重疾病;(7)严重限制患者活动能力的合并症或并发症;(8)精神疾病,严重视觉、听觉障碍,严重认知功能障碍;(9)复发脑卒中、短暂性脑缺血等病情不稳定的患者;(10)孕妇;(11)不愿意参加研究者。本研究已获得云南省第三人民医院医学伦理委员会批准(2022KY005),患者家属同意并签署知情同意书。
1.2 研究方法所有受试者生命体征稳定并接受常规康复治疗。常规康复治疗,包括偏瘫肢体综合训练、中风后遗症推拿/其他推拿40 min/(次·d)。观察组在常规康复的基础上,每天进行30 min下肢外骨骼机器人辅助训练。下肢康复机器人训练采用电子科技大学自主研发的智能康复训练机器人训练系统,见图1。操作人员均经过专业培训。此外,本次实验还对纳入的2名受试者及2名健康志愿者在运动状态下进行近红外脑功能监测。

图 1 下肢外骨骼机器人
A:下肢外骨骼机器人正视图;B:下肢外骨骼机器人侧视图。
Figure 1. Lower-limb exoskeleton robot
1.3 观察指标分别在治疗前、治疗2周后对患者进行评估。(1)下肢运动功能评估:功能性步行能力量表(functionaL ambulation category scale,FAC)、10 m步行试验(10 meter walk test,10MWT)、肌力(为更精确评估患者肌力变化情况,根据肌力评估值赋分,表1)、步态分析(Tinetti评分);(2)生活能力评估:ADL量表(activity of daily living,ADL);(3)近红外功能成像脑功能连接图谱。
表 1 肌力—赋分对照表
Table 1. The score corresponds to muscle strength
肌力 0 1− 1 1+ 2− 2 2+ 3− 3 3+ 4− 4 4+ 5− 5 赋分 0 1 2 3 4 5 6 7 8 9 10 11 12 13 141.4 统计学处理本研究数据采用SPSS 27.0统计软件进行处理与分析。呈正态分布的计量资料以均数 ± 标准差(ˉx±s)表示,组内比较采用配对t检验,组间比较采用两独立样本t 检验;呈非正态分布的计量资料以中位数和四分位数间距[ M(Q1,Q3)]表示,组内比较采用配对秩和检验,组间比较采用两样本秩和检验,计数资料采用χ2检验,以P < 0.05为差异具有统计学意义。
2. 结果
2.1 一般资料本研究共纳入36名患者,男性27例,女性9例;缺血性卒中患者17例,出血性卒中患者19例;19例患者左侧偏瘫,17例患者右侧偏瘫,见表2。2组基线资料差异无统计学意义(P > 0.05)。
表 2 一般资料(ˉx±s)
Table 2. General data(ˉx±s)
组别 n 性别(n) 年龄(岁) 卒中类型(n) 偏瘫侧(n) 男 女 缺血性 出血性 左 右 对照组 18 14 4 57.66 ± 15.74 10 8 7 11 观察组 18 13 5 52.00 ± 14.23 7 11 12 6 t/χ2 0.887 P 0.064 0.389 0.832 1.0002.2 下肢运动功能评估(1)肌力评估:干预前,2组髂腰肌、股四头肌、腘绳肌肌力比较差异无统计学意义(P > 0.05);干预2周后,观察组髂腰肌、股四头肌、腘绳肌肌力均较前改善(P < 0.05),对照组肌力水平较治疗前升高,但比较差异无统计学意义P > 0.05,见表3、表4,图2A~2C。
表 3 治疗前后患者髂腰肌、股四头肌肌力对比 (ˉx±s)/[ M(Q1,Q3)]
Table 3. Comparison of the iliopsoas and quadriceps muscle strength before and after rehabilitation (ˉx±s)/[ M(Q1,Q3)]
组别 髂腰肌 股四头肌 治疗前 治疗后 t/Z P 治疗前 治疗后 t/Z P 对照组 8.5(8,11) 10.0(8,11) −1.89 0.059 9(8,11) 10(8,11) −1.63 0.102 观察组 8.17±2.57 10.06±2.48 −4.35 <0.01* 8.39±2.36 10.22±2.39 −4.27 <0.01** t/Z −1.098 −0.273 −1.221 −0.544 P 0.272 0.785 0.222 0.584 *P < 0.05;**P < 0.01。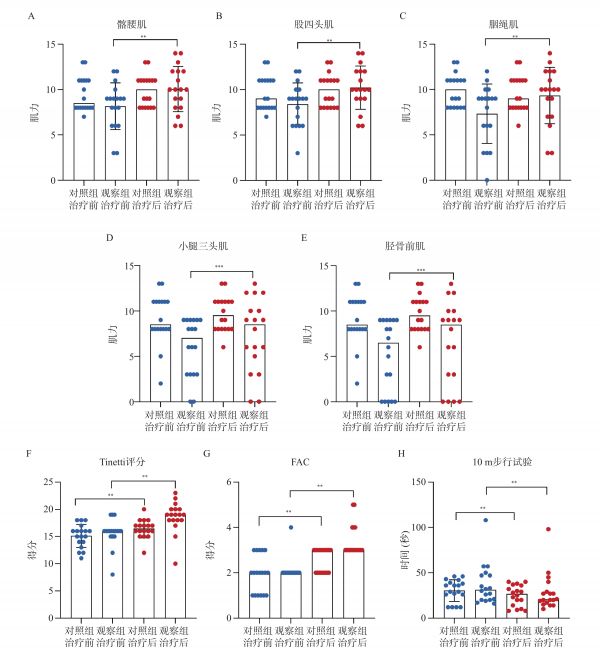
图 2 治疗前后下肢运动功能对比
A:髂腰肌肌力;B:股四头肌肌力;C:腘绳肌肌力;D:小腿三头肌肌力;E:胫骨前肌肌力;F:Tinetti得分情况;G:FAC评分情况;H:10 m步行试验。*P < 0.05;**P < 0.01;***P < 0.005。
Figure 2. Comparison of lower extremity motor function before and after treatment
干预前观察组小腿三头肌、胫骨前肌肌力水平较对照组低(P < 0.05),干预后观察组小腿三头肌、胫骨前肌肌力改善(P < 0.05),对照组小腿三头肌、胫骨前肌肌力较治疗前升高,但差异无统计学意义(P > 0.05);且2组小腿三头肌、胫骨前肌肌力水平无明显差异(P > 0.05),提示观察组肌力改善程度优于对照组,见表4、表5,图2D~2E。
表 4 治疗前后患者腘绳肌、小腿三头肌肌力对比 (ˉx±s)/[ M(Q1,Q3)]
Table 4. Comparison of hamstring and tricepsand muscle strength before and after rehabilitation (ˉx±s)/[ M(Q1,Q3)]
组别 腘绳肌 小腿三头肌 治疗前 治疗后 t/Z P 治疗前 治疗后 t/Z P 对照组 9(8,11) 10(8,11) −1.63 0.102 8.5(8,11) 9.5(8,11) −1.6 0.109 观察组 7.33±3.27 9.33±3.106 −4.66 <0.01* 7(3,9) 8.5(4.5,10.5) −2.831 0.005** t/Z −1.703 −0.272 −2.528 −1.548 P 0.089 0.786 0.011* 0.122 *P < 0.05;**P < 0.01。(2)步态评分(Tinetti评分):干预前,2组Tinetti评分无明显差异,干预后2组Tinetti评分均较前改善(P < 0.01),且观察组Tinetti评分高于对照组(P < 0.01),提示2组患者步态评分均有改善,观察组改善程度优于对照组,见表5、图2F。
表 5 治疗前后患者胫骨前肌肌力、Tinetti评分对比(ˉx±s)/[M(Q1,Q3)]
Table 5. Comparison of tibialis anterior muscle strength and Tinetti score before and after rehabilitation (ˉx±s)/[M(Q1,Q3)]
组别 胫骨前肌(级) Tinetti(分) 治疗前 治疗后 t/Z P 治疗前 治疗后 t/Z P 对照组 8.5(8,11) 9.5(8,11) −1.84 0.066 15.11±2.11 16.44±1.69 −5.5 <0.01** 观察组 6.5(0,9) 8.5(2.25,10.0) −2.98 0.003* 16(15,16) 19(18,20) −3.77 <0.01** t/Z −2.779 −1.852 −1.038 −3.371 P 0.005** 0.064 0.299 <0.01** **P < 0.01。(3)FAC功能性步行能力量表评估:干预前,2组FAC水平无明显差异(P > 0.05),干预2周后对照组及观察组FAC水平均有改善(P < 0.01),且干预后观察组FAC水平略高于对照组(P < 0.001),提示2组患者FAC功能性步行能力得分均有改善,且观察组改善程度优于对照组,见表6、图2G。干预前,2组FAC水平无明显差异(P > 0.05),干预2周后对照组及观察组FAC水平均有改善(P < 0.01),且干预后观察组FAC水平略高于对照组(P < 0.001),提示2组患者FAC功能性步行能力得分均有改善,且观察组改善程度优于对照组,见表6、图2G。
表 6 治疗前后患者FAC、10 m步行试验对比(ˉx±s)/[ M(Q1,Q3)]
Table 6. Comparison of FAC and 10MWT before and after rehabilitation (ˉx±s)/[ M(Q1,Q3)]
组别 FAC(级) 10 m步行试验(s) 治疗前 治疗后 t/Z P 治疗前 治疗后 t/Z P 对照组 2(1,3) 3(2,3) −3.32 <0.001 30.39±11.91 26.5(13,36.25) −3.74 <0.01** 观察组 2(2,2) 3(3,4) −3.94 <0.001 31(20,47.75) 20.50(16.5,31.75) −3.67 <0.01** t/Z −0.663 −3.597 −0.555 −0.32 P 0.507 <0.001*** 0.579 0.975 **P < 0.01;***P < 0.001。(4)10 m步行试验:干预前,2组10 m步行时间无明显差异(P > 0.05),干预2周后对照组及观察组10 m步行试验所需时间均缩短(P < 0.01),2组之间差异无统计学意义(P > 0.05),提示2组10 m步行试验均有改善,见表6、图2H。
2.3 生活能力评分(ADL)干预前,观察组ADL评分高于对照组(P < 0.05),治疗后对照组ADL评分明显提高(P < 0.01),且治疗后对照组及观察组ADL评分无明显差异,提示机器人辅助治疗疗效优于传统康复,见表7、图3。
表 7 治疗前后患者ADL评分对比 [(ˉx±s),分]
Table 7. Comparison of ADL score before and after rehabilitation[(ˉx±s),score]
组别 治疗前 治疗后 t/Z P 对照组 62.29±15.13 66.44±16.05 −2.63 0.017* 实验组 43.11±17.26 58.78±18.77 −5.56 <0.01** t/Z 3.543 1.317 P 0.01* 0.197 *P < 0.05;**P < 0.01。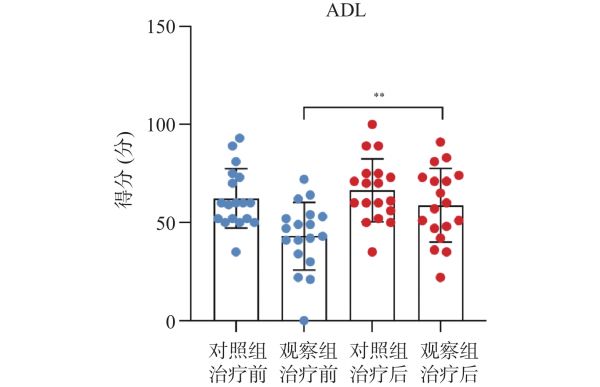
图 3 治疗前后日常生活能力评估(ADL)对比
**P < 0.01。
Figure 3. Comparison of lower extremity motor function before and after treatment
2.4 脑功能连接图谱对接受机器人联合辅助训练的2名患者(外骨骼机器人辅助下肢运动)及2名健康志愿者(原地踏步)进行了近红外脑功能监测。患者1(左侧基底节区脑梗死,右下肢活动受限),患者2(右侧额颞岛叶、侧脑室旁、基底节区小片状多发梗死灶,左下肢活动受累)。观察到相较志愿者,2名患者在运动时左右半球运动区(42~66)的连接明显减少,见图4。
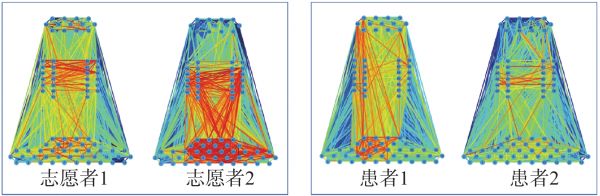
图 4 近红外脑功能连接图谱-下肢运动状态
Figure 4. Near-infrared brain functional connectivity map during the state of movement
3. 讨论
机器人辅助肢体康复目前为医工合作新技术,其有效评估也仅限于小规模的人群报导,接受传统治疗仍是临床应用中的普遍选择。由于外骨骼机器人能够为患者提供持续一致性的治疗辅助,并部分承担了康复治疗师的工作内容,其逐渐受到康复领域的青睐。笔者的研究发现,2组治疗均有助于患者的康复;其中,下肢外骨骼机器人联合传统康复训练组在髂腰肌肌力、股四头肌肌力、腘绳肌肌力、小腿三头肌肌力、胫骨前肌肌力、Tinetti评分、FAC评分、ADL评分这几项指标中的改善程度优于传统康复训练组。Anneli等[10]学者的研究也得到了相似的结果:在使用外骨骼机器人辅助康复训练时,8名受试者10MWT时间明显缩短、FAC评分提高。下肢外骨骼机器人联合辅助训练明显提高了患者自主行动能力及安全性,给患者康复训练提供了信心,同时减轻了患者家属的陪护负担。
此外,还有研究表明,下肢外骨骼机器人有助于改善卒中偏瘫患者的心肺功能[11]。与传统康复相比,机器人辅助使得患者在康复训练中更接近于日常生理状态。例如本研究中使用的机器人系统,具有支撑及运动支持作用,减轻了下肢在锻炼过程中承受的重量,同时模拟生理性步态,使得下肢关节得到充分活动,这是传统减重训练及传统下肢手法康复不能同时实现的。有学者针对2种康复锻炼方法的疗效进行了Meta分析,提出:机器人辅助康复锻炼有助于卒中患者的肢体功能改善可能是因为进行了康复锻炼,而非使用机器人;无论是治疗师,还是机器人,只要对患者起到了“辅助”的作用,都会对患者康复有益[12]。
下肢外骨骼机器人系统辅助患者康复锻炼的机制仍在争议中,主要潜在机制有:(1)基于中枢模式发生器理论;(2)神经系统可塑论与功能重组;(3)运动控制“动力系统”学说;(4)强制性主动使用理论[13]。既往研究发现,在机器人辅助患者肢体活动时,近红外脑功能成像观察到相应皮层活动增多,并提出任务相关的皮质激活可能是患者康复的原因之一[14]。其中,皮质脊髓束的损伤程度与患者运动功能的恢复密切相关;静息态功能连接研究表明,同侧初级运动皮质的活动增加和内囊后肢的形态完整性预示着阳性的临床结局[15]。本次实验观察到在下肢运动过程中,相较志愿者而言,卒中患者左右大脑半球运动区间的连接明显减少,但例数较少,未进行统计。有趣的是,在1项对额颞叶癫痫患者任务态下的近红外功能成像研究中,也观察到了类似的现象:与健康对照组相比,额颞叶癫痫患者左右大脑半球之间的功能连接明显减少[16]。既往通过磁共振或近红外成像的研究均表明,在静息状态下,卒中患者双侧大脑半球之间的连接强度是低于健康人群的[17−18],而且其连接强度与运动功能损伤强度有关[19]。这提示通过任务训练,增强左右大脑半球的连接强度,可能是促进肢体康复的途径之一。然而,近期一项近红外功能成像研究结果提示,在运动状态下,卒中患者大脑半球运动区连接强度高于健康人群[20],这一报道与笔者观察到的结果相反。此外,有学者观察到,在卒中患者中,主动运动对脑区的激活效果优于辅助运动和运动想象,这可能是笔者观察到的现象与其他学者研究结果不同的原因[21]。
在今后的研究中,纳入更大的样本量对患者病灶及对侧相应脑区间的功能连接强度进一步分析,评估病灶周围及对侧脑区是否存在功能代偿所致连接增强对后续康复方案的制定具有指导意义。
本研究存在一定局限性:纳入研究的样本量偏少;观察组康复方案包含了传统康复及机器人辅助康复,不能明确探究两者分别对患者康复的影响程度。在今后的研究中将弥补上述不足。
综上所述,本研究提示下肢外骨骼机器人辅助康复训练有助于进一步改善脑卒中后下肢偏瘫患者运功功能、步行功能,从而提高生活质量,为卒中后下肢瘫痪患者的治疗提供了新的选择。
相关知识
脑卒中患者如何进行肢体功能康复训练?
镜像疗法对脑卒中偏瘫患者肢体功能康复的研究进展
脑卒中患者肢体运动功能康复个案
智能运动控制训练结合综合康复对脑卒中患者平衡及下肢功能的影响
脑卒中患者的康复训练该怎么进行?
下肢评估训练康复系统(下肢康复机器人)
外骨骼机器人是康复设备智能、精准、个性化的发展方向(上)
吸气肌训练对脑卒中后偏瘫患者吸气肌功能及心肺适能的影响 心脏康复网—心脏康复领域专业学术平台
神经肌肉电刺激疗法促进脑卒中患者肢体功能康复的研究进展
脑卒中康复期的护理与功能训练
网址: 下肢外骨骼机器人联合传统康复训练对脑卒中患者步行功能恢复的疗效观察 https://m.trfsz.com/newsview524779.html