镇静:医学历史深处的“焦虑”解决方法
从以患者为中心的结局这一角度看,镇痛镇静治疗让患者更舒适。细究其里,镇静的本质是降低躯体的过度应激反应,从而保护器官功能并维持在稳定状态,达到改善患者结局和预后的目的。有学者提出,镇静的基础效应是降低应激。因此,镇静的意义是,消除或减轻患者的躯体不适感,减少不良刺激及交感神经系统的过度兴奋。 什么是镇静呢? 镇静是指通过药物诱导从而对意识产生抑制。镇静是一个连续的状态,以剂量反应为主要方式,从最轻微的镇静(达到解除焦虑的目的)到深度镇静的连续过程。在重症医学领域中,镇静是指借助于药物等手段使焦虑或(和)躁动的患者处于一种平静安详的状态。镇静作为一种治疗手段,需要首先祛除一切可能导致患者焦虑和躁动的诱发因素,并在此基础上进行镇静的药物治疗。 本文将首先对术前焦虑和应激进行辨析,随后基于医学历史文献探讨20世纪针对焦虑的相关研究,以及苯二氮䓬类药物的早期研发和应用历史。 一、 术前焦虑与患者应激
患者在围手术期会遭遇一系列应激性事件,这既包括身体在应对外科手术操作时机体的各种生理性反应,也包括为应对整个手术和恢复过程而出现的情绪上的变化。其中,在麻醉手术开始前一段时间内的焦虑,近年来再次受到临床关注。
中华医学会麻醉学分会制定的 《术前抗焦虑专家共识(2020版)》,指出术前焦虑是指患者因疾病、住院、麻醉与手术或不明原因的担心而导致的不安或紧张状态。术前焦虑可增加术中麻醉药用量,加重术后疼痛,增加术后并发症和死亡率。
本部分旨在论述焦虑和应激这两个概念,对二者的关系进行辨析,以进一步帮助理解镇静抗应激背后的逻辑。
焦虑作为一种情绪体验,通常表现为对未来或不确定性的过度担忧,伴随着身体上的紧张、疲劳和注意力难以集中等症状。在某些情况下,焦虑情绪可能是正常和有益的反应,例如考试前的紧张感。但是,当焦虑情绪过于强烈或持久时,就可能导致焦虑症状的出现。
应激这一概念最早由物理学家在研究力学时引入,原意是指一个系统在外力作用下进行相互对抗时所处的一种超负荷状态。1936年,加拿大生物学家汉斯·赛耶(Hans Selye)最早将“应激”引入生物医学领域,并提出生物应激学说。简言之,应激是生物体面临外界压力和挑战时所做出的生理和行为反应,其本质是机体对外界刺激的一种非特异性、防御性及保护性反应,旨在帮助生物体适应环境的变化。应激反应通常涉及多个系统,如神经内分泌系统、免疫系统和心血管系统等,表现为心跳加速、血压升高、呼吸急促等生理反应,以及焦虑、愤怒、抑郁等心理反应。应激虽主要来自外部环境的刺激,如噪音、光线、温度等,以及生理机制的变化,如疼痛、疲劳等,但其所诱发的焦虑,如担忧、恐惧、不安等情绪状态。可能加重身体的生理反应,如心跳加速、呼吸急促等。

汉斯·赛耶(Hans Selye,1907~1982)
应激和焦虑虽是不同的概念,二者却具有相互关联的特点。应激性事件,如面临重大考试、紧急情况或意外事件时,人们通常感到焦虑和紧张。长时间的应激反应可能会导致神经内分泌系统的不平衡,引发身体和心理的负面反应。过度焦虑反应可能增加身体的应激负荷,导致应激反应的强度和持续时间增加。
就接受麻醉手术的患者而言,当躯体经历疼痛、焦虑等不适后会导致交感神经兴奋,体内儿茶酚胺释放,分解代谢增强,心动过速,心脏灌注时间缩短,心肌氧需量增加,肠蠕动增强;肾素-血管紧张素-醛固酮系统激活后水钠潴留,系统氧耗量增加。
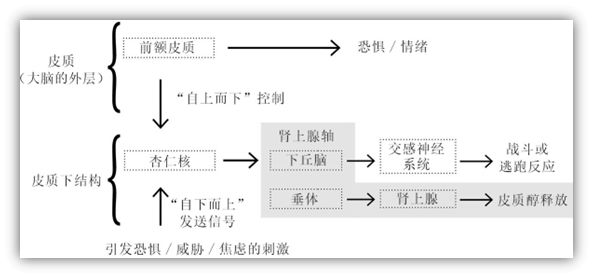
铃木温迪和比利·菲茨帕特里克在《好焦虑:如何用焦虑给自己赋能》一书中写到:从本质上看,当遇到负面刺激或压力时,大脑和身体会被唤醒和激活,这就是焦虑。在面对压力时的身心反应和各类应激,构成了焦虑。大脑在察觉到可能存在的威胁或潜在危险时,会向身体发送信号,从而让身体做好行动的准备。通常,身体会释放出一系列应激激素,如肾上腺素、去甲肾上腺素和皮质醇等,这些激素会导致心率加快、血压升高、呼吸急促等生理反应。作为人体原始乃至于本能性的反应,这为人类做好“战斗”或“逃跑”反应做好预热准备。
从神经生理学的角度来看,焦虑情绪和身体应激反应都涉及到神经内分泌系统和自主神经系统的调节。当人们面临压力和挑战时,下丘脑-垂体-肾上腺(HPA)轴和交感神经系统会被激活,进而产生大量应激激素,导致身体做出应激反应。而焦虑情绪则与中枢神经系统的GABA能和5-羟色胺能神经递质系统的不平衡有关,使得神经元过度兴奋,引发身体的负面反应。杏仁核是大脑中边缘系统的一部分,参与评估情绪价值和恐惧信息的处理。最新研究表明,焦虑情绪可以增加杏仁核的活动,尤其是对负面刺激的反应。这可能导致人们很难控制自己的情绪反应,从而导致行为障碍和肌肉紧张。
焦虑情绪影响前额叶皮层和杏仁核等脑区的功能,进而影响情绪的调节和控制。部分研究表明,缓解焦虑情绪可以促进前额叶皮层的激活,从而降低杏仁核的兴奋性,减轻身体的应激反应。同时,也有研究表明,药物治疗可通过改变神经递质水平和大脑活动模式来缓解焦虑情绪,并降低身体的应激反应。
图片来源:《好焦虑:如何用焦虑给自己赋能》,2023.04,后浪出版公司
二、 从二战中获得的抗焦虑灵感
第二次世界大战对麻醉学的发展,发挥了重要的推动作用。让我们先从一个关于焦虑和应激的故事说起。
1940年5月30日凌晨,法国小型驱逐舰“希洛克号”,在协助敦刻尔克的部队撤离。德国的俯冲轰炸机将其炸开了裂口,“希洛克号”很快沉没。初级军医亨利·拉伯里特(Henri Laborit)与上百名士兵,浸入冰冷的海水。等他获救并恢复后,他被派往北非塞内加尔首都达喀尔的一处海军基地,在那里作为外科军医。尽管他技术纯熟,但还是经常出事:不知道为什么,常常在手术做到一半时,受伤士兵就会出现血压骤降、呼吸变弱、心跳加剧的情况。总结起来看,死在手术台上的患者通常并非死于手术本身,而是死于一种所谓“外科休克”的状态。
拉伯里特决心寻找答案。一直到二战结束,随着岗位不断变化,他都在竭尽所能,不断寻找各种关于外科休克的医学文献。人们逐渐意识到,“动物受伤之后会做出反应,身体会向血液释放大量化学物质,如肾上腺素,触发战斗-逃跑-原地不动反应。肾上腺素会加速心跳和新陈代谢,改变血液流量。”
拉伯里特认为,外科休克的关键就在于身体受伤时释放到血液中的化学物质。还有研究人员认为,引起休克的因素中,精神因素大于生理因素。精神压力本身就能引起休克反应。拉伯里特就曾患者身上目睹这种情况,在手术前几小时里,患者有时会变得异常紧张,对即将到来的疼痛感到极其焦虑。甚至在手术刀还没碰触皮肤前,患者便已经表现出休克的迹象。

亨利·拉伯里特(Henri Laborit,1914~1995)
多年的战地手术经验和亲手经历,让拉伯里特相信:患者在手术前对即将到来的疼痛感到焦虑,从而产生恐惧,并触发血液中化学物质的释放。接着,手术造成的生理反应使休克更为严重。很显然,精神压力和生理反应紧密相关。怎么办?答案或许就是:在手术前降低患者的恐惧,切断化学物质释放的途径。减轻恐惧,降低焦虑,也许就能够阻止或者减缓血液中化学物质所引发的致命休克。
随后,他将研究中心转为如何让患者在手术前平静下来。他在医学期刊发表了一系列研究成果,例如开创了最原始的“人工冬眠”方法,用冰块配合药物对患者进行降温,来减慢代谢速度。他的工作引起不少人关注,随后被调到巴黎最负盛名的军事医院圣宠谷医院。在那里,他与埃尔·于格纳尔一起开创了人工冬眠技术,并与罗纳·普朗克公司合作,推出第一种抗焦虑药氯丙嗪(RP-4560)。一个全新的领域——精神药理学,横空出世。上世纪50年代也逐渐成为精神类药物研发的黄金年代,而随后的60-70年代的标志性药物则是镇静药。
三、苯二氮䓬类药物的研发与应用历史
自上世纪60年代起,苯二氮䓬类药物一直被用作镇静药、抗焦虑药、抗癫痫药、抗痉挛药,有时也被作为麻醉药使用。使用苯二氮䓬类药物进行麻醉的尝试,始于20世纪60年代的安定(地西泮)。此外,随着水溶性苯二氮䓬类药物咪达唑仑的研发使用,早期研究探索了作为为麻醉药的应用,并认为其无静脉刺激、不发生静脉炎,还具有心血管稳定性。
1978年,Reves给予30例未接受预给药的患者0.1、0.15或0.2mg/kg咪达唑仑,并报告麻醉诱导的结果,发现患者眼睫毛反射消失和对指令反应消失的比例分别为30%、50%和100%。Reves将咪达唑仑描述为“一种有希望的诱导麻醉药物”。1982年,对苯二氮䓬类药物作为潜在麻醉药的关键评估报告,确定了地西泮、氟硝西泮和咪达唑仑可在1-2分钟内诱导麻醉,但指出诱导剂量存在很大个体差异和长效残留效应的问题。研究者总结道:“一般来说,这些抗焦虑药物和镇静药应被视为全身麻醉的辅助药物。”
如今,静脉注射苯二氮䓬类药物主要用于各类操作、围手术期或重症监护的镇静。例如,咪达唑仑是非麻醉科医师进行操作诊疗时的主要镇静药:常规在患者建立静脉通路后,静脉小剂量给予咪达唑仑进行术前镇静。除抗焦虑作用外,咪达唑仑还与丙泊酚和芬太尼类阿片类药物产生协同作用,改善随后的麻醉过程。此外,苯二氮䓬类药物不导致血流动力学抑制,这是其广受欢迎的一大特点,因此在危重患者镇静方面已常规使用几十年。

图片来源:Gamble JA, Kawar P, Dundee JW, Moore J, Briggs LP. Evaluation of midazolam as an intravenous induction agent. Anaesthesia. 1981;36(9):868-73.
doi: 10.1111/j.1365-2044.1981.tb08859.x.
四、镇静的主要分级
当前,镇静在临床麻醉领域受到重视的程度有所弱化,但其在重症医学领域却居于核心地位。造成这一局面的原因可能在于,麻醉药物的迅即作用和综合效应过于强大。例如,全身麻醉包含意识消失、无痛、肌肉松弛和伤害性神经反射被抑制,患者处于一种深度受控状态,已超出常用镇静分级的评价范围。当然,深度镇静虽也能产生无意识状态,但并不能认为是全身麻醉。
传统上,镇静药物根据剂量不同,可产生6个抑制阶梯,分别是清醒、遗忘、镇静、催眠、昏迷、死亡。当然,这是在全身麻醉监测标准和患者安全管理之前,对镇静药物效应的自然观察。镇静的剂量效应反应,反映了意识被不同程度的抑制,因其具有不同的特征而被设计成镇静评级量表。
目前,常用的镇静分级量表有以下几种。
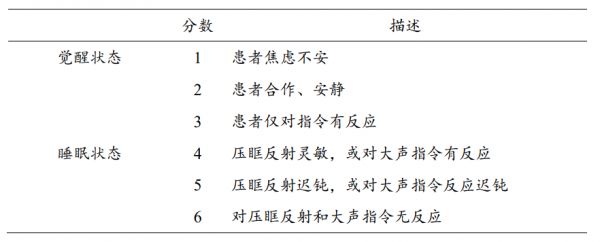
1. Ramsay评分
由美国贝勒大学医学中心麻醉及ICU主任Michael Ramsay于1974年提出,用于评估患者的清醒状态和睡眠状态的镇静程度。其总分为1~6分,分别表示焦虑、安静合作、对指令有反应、嗜睡但能被唤醒、嗜睡反应迟钝和深度睡眠状态。具体为焦虑、躁动不安(1分),有定向力、安静合作(2分),对指令有反应(3分),嗜睡、对轻叩眉间或大声听觉刺激反应敏捷(4分),嗜睡、对轻叩眉间或大声听觉刺激反应迟钝(5分),嗜睡、无任何反应(6分)。一般而言,1分表示镇静不足,2~4分表示镇静效果满意,5~6分表示镇静过度。这一量表根据患者的运动反应进行分级,不适用于接受神经肌肉阻滞的患者。
2. 警觉/镇静观察评分 (observer’s assessment of alertness/sedation,OAA/S评分)
OAA/S评分是临床镇静评分中有代表性的一种镇静评分方法,主要通过对患者进行声音指令和触觉干扰指令来评价患者的镇静深度。

3. Riker镇静-躁动评分(Sedation-Agitation Scale, SAS)
由Riker于1999年提出,可对患者的意识状态和躁动程度进行评估。总分1~7分,具体为不能唤醒(1分)、非常镇静(2分)、一般镇静(3分)、安静合作(4分)、躁动(5分)、非常躁动(6分)、危险躁动(7分)[2]。此量表适用于机械通气患者的镇静评估,尤其是手术麻醉停止后苏醒期患者的躁动状态评估。
4.Richmond躁动-镇静评分(Richmond Agitation-Sedation Scale, RASS)
由Sessler于2002年提出,主要用来评估神经外科、心脏ICU患者的意识和躁动行为程度。其总分从-5到4分,具体为昏迷(-5分)、重度镇静(-4分)、中度镇静(-3分)、轻度镇静(-2分)、昏昏欲睡(-1分)、清醒平静(0分)、不安焦虑(1分)、躁动焦虑(2分)、非常躁动(3分)、有攻击性(4分)。
5.肌肉活动评分法(Motor Activity Assessment Scale, MAAS)
MAAS是从SAS演化而来,主要评估患者对刺激行为的反应。MAAS的总分1~7分,具体如下:无反应(1分)、仅对恶性刺激有反应(2分)、触摸或叫姓名有反应(3分)、安静配合(4分)、烦躁但能配合(5分)、躁动(6分)、危险躁动(7分)。恶性刺激指吸痰或用力按压眼眶、胸骨或甲床5秒。
这些评分系统可根据患者的表现和反应来评估镇静的效果和程度。需要注意的是,不同的评分系统可能在细节上有所差异,具体使用时应参考相关指南和临床实践。
声明: 古麻今醉公众号为舒医汇旗下,古 麻今醉公众号所发表内容之知识产权为舒医汇及主办方、原作者等相关权利人所有。 未经许可,禁止进行转载、摘编、复制、裁切、录制等。 经许可授权使用,亦须注明来源。 欢迎转发、分享。
本文由“健康号”用户上传、授权发布,以上内容(含文字、图片、视频)不代表健康界立场。“健康号”系信息发布平台,仅提供信息存储服务,如有转载、侵权等任何问题,请联系健康界(jkh@hmkx.cn)处理。
相关知识
焦虑症治疗方法 三大方法可缓解焦虑症
舒缓焦虑:茉莉花茶功效镇定情绪
训狗方法:如何解决狗狗的分离焦虑症
焦虑症的中医辩证疗法
焦虑的治疗方法
焦虑性失眠(强迫性入睡障碍)的解决方案
缓解压力和焦虑的方法
治疗焦虑症方法
治疗焦虑简单方法
焦虑症的自救方法
网址: 镇静:医学历史深处的“焦虑”解决方法 https://m.trfsz.com/newsview600790.html