胰岛素抵抗和尿石症的挑战
Insulin Resistance and Urolithiasis as a Challenge for a Dietitian
Lubawy M, Formanowicz D. Insulin Resistance and Urolithiasis as a Challenge for a Dietitian. Int J Environ Res Public Health. 2022 Jun 10;19(12):7160. doi: 10.3390/ijerph19127160. PMID: 35742405; PMCID: PMC9223170.
胰岛素抵抗和尿石症是营养师面临的挑战
近年来,人们观察到许多肥胖和饮食相关疾病。胰岛素抵抗 (IR) 是一种由于功能受损而导致组织对胰岛素产生抵抗的状态,是一种常见的共存疾病。最重要的诱发因素是内脏脂肪过多和慢性低度炎症反应。然而,IR的发病机制尚不完全清楚。因此,应谨慎进行 IR 的诊断,因为许多不同的诊断路径并不总是给出相同的结果。通常与 IR 相关的另一种疾病是尿石症。这两种情况的共同特征是代谢性酸中毒和轻度炎症。被诊断患有 IR 和尿石症的患者对营养师来说是一个巨大的挑战。有必要检查彻底的饮食史,进行适当的人体测量,计划全面的饮食,并进行正确的营养治疗。进行适当的实验室诊断以计划营养治疗也很重要,这对营养师来说通常是一个巨大的挑战。饮食的基本假设是基于适当的碳水化合物,健康脂肪和有益健康的蛋白质来源的选择。正确安排膳食、准备膳食并计划适合能力的体育活动也很重要。该研究旨在总结伴随尿石症的 IR 的必要信息,这可能有助于饮食实践。饮食的基本假设是基于适当的碳水化合物,健康脂肪和有益健康的蛋白质来源的选择。正确安排膳食、准备膳食并计划适合能力的体育活动也很重要。该研究旨在总结伴随尿石症的 IR 的必要信息,这可能有助于饮食实践。饮食的基本假设是基于适当的碳水化合物,健康脂肪和有益健康的蛋白质来源的选择。正确安排膳食、准备膳食并计划适合能力的体育活动也很重要。该研究旨在总结伴随尿石症的 IR 的必要信息,这可能有助于饮食实践。
一、简介
技术的进步、热量快餐的增加、社会体育活动的减少以及久坐不动的生活方式导致社会平均体重显着增加 [ 1 ]。在过去的 50 年中,肥胖症的患病率在全球范围内有所增加,达到了大流行的水平 [ 2 ]。随着文明的进步,2型糖尿病、高血压、血脂异常、尿石症等肥胖相关疾病日益增多[ 3 , 4 ]]。组织对胰岛素的抵抗是与这些疾病共存的常见病症。胰岛素抵抗 (IR) 的发病机制尚未完全清楚。研究表明,突变、过多的内脏脂肪、慢性低度炎症和长期过度的交感神经刺激可能是诱发因素 [ 5 , 6 , 7 , 8 ]。正确选择和平衡的饮食可能有助于提高组织对胰岛素的敏感性,降低许多疾病的风险并达到所需的体重值[ 9]。由于在 IR 中发现脂肪代谢紊乱和碳水化合物代谢异常,患有这种疾病的患者经常挑战营养师。IR 与尿石症的关联似乎更大。本研究旨在总结可用于营养师实践的 IR 和尿石症知识。
2. 胰腺、胰岛素和糖尿病
身体正常运作的关键机制之一是维持血液中适当的葡萄糖水平。胰腺通过分泌胰岛素或胰高血糖素,在机体的碳水化合物代谢中起重要作用。这些激素分泌的异常会导致身体稳态的紊乱,从而导致疾病状态,例如 IR。当血糖水平下降时,胰腺会释放胰高血糖素,这会导致肝脏和肌肉发生糖原分解,从而提高血糖水平 [ 10]。胰岛素是一种合成代谢肽激素,在餐后血糖升高时作为刺激反应而分泌,其作用与胰高血糖素相反。它在细胞水平上的作用涉及氨基酸、脂质和碳水化合物的代谢。它通过调节葡萄糖转运蛋白 4 (GLUT4) 易位促进葡萄糖扩散到脂肪细胞和肌肉中。GLUT4 是 IR 葡萄糖摄取到细胞中最关键的转运蛋白;它需要足够的胰岛素才能发挥正常功能 [ 11 ]。胰岛素增加糖原的合成并减少其分解。它刺激脂肪组织中脂肪酸的合成和 TAG 的储存,并抑制脂肪的氧化。它通过影响 mRNA 转录和核糖体 mRNA 易位来支持氨基酸合成 .显示健康状态下胰岛素作用的示意图如图所示图1. 红色圆圈表示 IR 中出现的关键问题。全国健康和营养检查调查 (NHANES) 确定健康受试者的空腹循环胰岛素水平应在 25 至 70 pmol/L [ 13 ] 之间。进餐后,胰岛素水平可能会增加到约 300-800 pmol/L。
图1
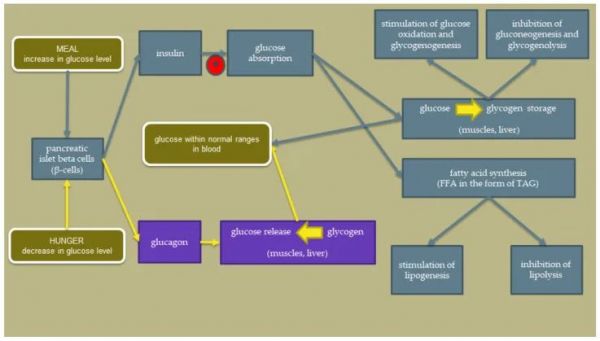
胰岛素作用处于健康状态。(FFA——游离脂肪酸;TAG——甘油三酯)。
胰岛素分泌是人体有机体中高度调节的过程。我们对有效调节胰岛素分泌过程的理解受到支持胰岛素分泌的胰腺复杂结构的阻碍。生长激素、皮质醇、催乳素和性腺类固醇会刺激胰岛素释放,而这些激素会因甲状旁腺素 (PTH) 的作用而减少。甲状腺激素的作用更加多样化。肾上腺素和交感神经刺激抑制胰岛素释放。反过来,胆碱能刺激促进胰岛素释放。此外,促炎细胞因子会降低胰岛素的作用,并与 IR 现象有关 [ 11 , 12 ]。
胰岛素分子附着在适当的位置后,胰岛素附着的信号通过胰岛素受体(IR)发送到细胞。它在糖蛋白周围的细胞膜表面形成一个大的信号蛋白复合物,糖蛋白是 IR 的细胞质结构域。这些结构域主要存在于代谢活跃的组织中,并具有两个细胞外 α 和两个细胞内 β 亚基。胰岛素与 IR 的结合导致胰岛素受体二聚化和细胞内酪氨酸残基的自磷酸化,从而使胰岛素受体底物 (IRS) 蛋白结合 [ 15]。人体中有两种类型的 IRS 蛋白——IRS1 和 IRS2。两者都可以是IR的基材,但具有不同的功能。胰岛素作用在胰岛素与其细胞表面的受体结合后开始,激活至少三个信号通路:(1) 通过磷酸激酶:磷酸肌醇 3-激酶 (PI3K) 和蛋白激酶 B (PKB),介导胰岛素的合成代谢作用:葡萄糖摄取、糖原合成、从头脂肪生成和蛋白质合成;(2)通过衔接蛋白(SHC)和丝裂原活化蛋白激酶(MAPKs):丝裂原活化蛋白激酶/细胞外信号调节激酶(MEK/ERK)途径,导致细胞增殖和蛋白质合成;(3) 通过 NADPH 氧化酶 4 (NOX4),一种具有蛋白质和脂质磷酸酶活性的双磷酸酶,抑制 10 号染色体上缺失的磷酸酶和张力蛋白同源物 (PTEN)。PTEN 调节的代谢功能对胰岛素敏感性的作用是矛盾的。16].
根据研究 [ 15 , 17],高胰岛素血症可被视为预测 2 型糖尿病的疾病。已经证实,在患 2 型糖尿病风险增加的人群中,胰岛素功能障碍先于高血糖症的发生,而 2 型糖尿病患者多年来一直患有 IR。在这一组中,当胰腺 β 细胞长时间产生大量胰岛素后,无法产生足够的胰岛素来弥补其缺陷时,就会发生高血糖症。暴露于升高的胰岛素水平的细胞会不断停止对胰岛素信号的正确反应。这主要是由于受体功能障碍导致的信号转导受损。为了应对胰岛素水平的长期升高,磷脂酰肌醇 3-激酶 (PI3K)/蛋白激酶 B (AKT) 信号通路的后续阶段受到干扰,这意味着 AKT 不会刺激肌细胞和脂肪细胞中 GLUT4 细胞表面的易位。这导致葡萄糖吸收、糖异生和脂肪分解的干扰,同时适当地发生脂肪生成,这反过来又导致脂肪组织的沉积。胰岛素过少和过多都会对身体构成威胁。高胰岛素血症导致与胰岛素缺乏相关的糖尿病并破坏细胞的生理功能[15,17].
也已经证实,由于饮食不当导致的高胰岛素血症先于 IR [ 15 ] 的发展。
3. 胰岛素抵抗
IR 是一种胰岛素作用受损的情况,从而扰乱了葡萄糖的体内平衡。结果,组织对胰岛素的反应降低,同时维持正常或升高的血液水平。抗性组织不能正确代谢血液中残留的葡萄糖。结果,胰腺β细胞不会停止产生胰岛素。过量的胰岛素合成导致组织对胰岛素的抵抗力增加,形成恶性循环。恶性循环的简化图如图所示图 2. 慢性炎症反应和低活性导致 IR 发展 [ 5 , 6 , 18 , 19 , 20 ]。IR的原因包括(1)体力活动不足,(2)内脏脂肪水平,(3)某些类型药物的影响,以及(4)遗传因素。此外,已发现 IR 的发展可能与多种疾病有关,例如心血管疾病、非酒精性脂肪肝疾病、中风或多囊卵巢综合征。IR 显着增加 2 型糖尿病和代谢综合征的风险 [ 20 , 21 , 22 , 23 ]。
图 2
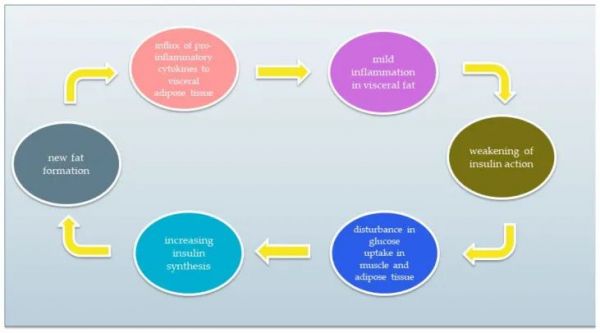
胰岛素抵抗的恶性循环。
IR 有两种类型:肝脏型和外周型。肝脏 IR 的特征是肝细胞中糖原分解和糖异生增加以及极低密度脂蛋白胆固醇 (VLDL-C) 和甘油三酯合成增加。反过来,外周 IR 是指骨骼肌和脂肪。然后,骨骼肌对葡萄糖的吸收受损,脂肪组织中的脂肪分布增加,从而导致游离脂肪酸 (FFA) 的释放 [ 24 ]。
IR还可分为受体前、受体和受体后障碍。前受体疾病的特征是胰岛素分子结构异常。一个例子是内源性胰岛素分子的遗传条件异常结构。在这种情况下,当给予外源性胰岛素时,细胞吸收葡萄糖是正常的。当负责胰岛素受体结构或功能的基因发生突变时,就会发生受体 IR。突变导致胰岛素与受体的不适当结合。受体后 IR 发生在表明胰岛素附着于胰岛素受体的过程紊乱或葡萄糖转运蛋白与细胞的结构和操作发生疾病的情况下 [ 24 ]。
IR的机制方案已在图 3. 蓝色方块反映了体内胰岛素的变化,灰色显示了导致血糖水平升高和低度炎症的最终效果。
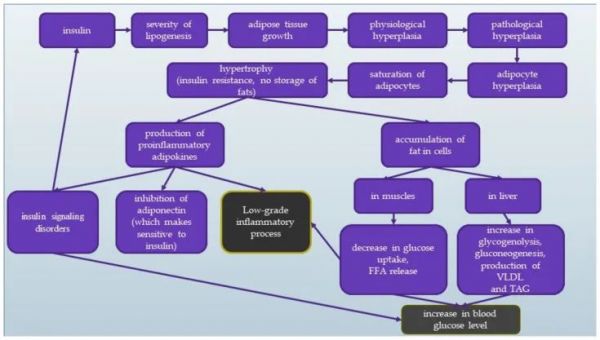
图 3
胰岛素抵抗的机制。(FFA——游离脂肪酸;TAG——甘油三酯;VLDL——极低密度脂蛋白)。
去:
四、影响胰岛素抵抗发展的因素
4.1。促炎通路的激活因子和遗传因子
许多年前,IR 开始与组织中的炎症相结合。1901 年,威廉姆森发表了一项关于使用高剂量水杨酸盐治疗糖尿病的可能性的研究 [ 19 , 25 ]。不到一百年后,Hotamisligil 等人。表明肥胖小鼠脂肪组织中肿瘤坏死因子 (TNF-α) 表达增加,其中和导致组织对胰岛素的敏感性增加 [ 26 , 27 , 28 ]。
近年来,关于慢性低度炎症反应在 IR 发病机制中的作用的讨论较多。在脂肪组织、巨噬细胞和其他细胞中发现的炎症介质,如 TNF-α、白细胞介素 1β (IL-1β) 和白细胞介素 6 (IL-6),可能会激活促炎途径并导致低度炎症。26、27、28 ]。_ _ _ 肥胖患者已被证明具有升高的促炎细胞因子及其受体。动物研究表明,部分或完全沉默编码 TNF-α 或 IL-1α 的基因会导致外周组织对胰岛素的敏感性增加。以这种方式改造的动物比那些基因表达没有改变的动物表现出更低的血糖和胰岛素水平[ 29, 30 ]。影响 IR 发展的遗传因素也可能是影响细胞表面胰岛素受体结构或功能的突变。它们允许胰岛素分子的正确附着和作用,从而维持体内的稳态 [ 31 ]。还值得注意的是,肥胖和炎症增加可能通过上皮损伤和血管舒张以及过量的游离脂肪酸 (FFA) [ 32 ] 导致动脉粥样硬化的风险增加。动物研究表明,降低体内炎症通常与改善组织对胰岛素及其代谢功能的敏感性有关,因此有可能开发出基于这种机制的支持 IR 的疗法 [ 33 ]。
4.2. 脂肪组织对 IR 的影响
脂肪组织的分布对胰岛素抵抗的发展非常重要。皮下脂肪组织对胰岛素的抗脂解作用更敏感,因此释放的 FFA 较少。内脏脂肪在发展这种情况中起着更关键的作用。
脂肪细胞肥大导致蛋白质物质的产生增加,从而增加 IR [ 34 ]。此外,脂肪组织肥大会导致脂肪细胞缺氧,从而导致细胞应激增加和 JNK(c-Jun N-末端激酶)激活 [ 35]。脂肪细胞肥大中与 IR 相关的另一个因素是脂肪组织中发现的巨噬细胞类型。巨噬细胞是由细胞因子激活的吞噬细胞,通过吸收凋亡小体参与机体的防御机制。有两种主要类型的巨噬细胞,即 M1(经典激活)和 M2(由暴露于特定细胞因子交替触发)。后者发生在身材苗条的人身上。它们参与组织修复过程并防止炎症的发展,从而抑制肥胖的增长。它们还刺激抗炎细胞因子的合成,例如 IL-4、IL-10 和IL - 13 [ 36、37、38]。肥胖的发展导致脂肪细胞肥大,分泌促炎细胞因子,并导致单核细胞流入脂肪组织。它导致脂肪组织中 M1 巨噬细胞的积累。M1巨噬细胞是主要存在于肥胖人群中的经典巨噬细胞。它们负责炎症的发展。当受到刺激时,它们会释放 TNF-α、IL-6 或 IL-12,同时抑制抗炎 IL-10的合成[ 11、28、38 ]。
肥胖导致巨噬细胞流入脂肪组织,与肥胖程度成正比。在脂肪组织过多的人群中,脂肪细胞基质周围存在不同的巨噬细胞群——“冠状结构”(CLS)。它们的存在可能与吞噬作用的减弱有关 [ 39 ]。
4.3. 代谢综合征
科学研究表明 IR 和尿石症的发生与饮食和生活方式之间存在关系 [ 40 , 41 ]。越来越多的人注意到这种疾病与代谢综合征 (MS) 成分的共存,例如肥胖、糖尿病、高血压或血脂异常 [ 40 , 42 , 43 ]。诊断代谢综合征的标准见表格1[ 44 ]。典型的 IR FFA 是从多发性硬化症患者的过多内脏脂肪组织中释放出来的。过量的 FFA 会导致组织胰岛素敏感性降低、葡萄糖水平升高和血脂异常,从而导致血脂异常、高血压、II 型糖尿病和炎症 [ 45 ]。研究表明,体重增加与发生尿石症的可能性呈正相关,尤其是在女性中 [ 46 ]。Kohjimoto 等人的研究。[ 47] 表明 MS 患者的结石复发风险是没有这些特征的患者的 1.8 倍。胰岛素抵抗的存在不被视为诊断标准。尽管如此,科学研究表明它与尿石症和 Spatoła 等人都有关联。[ 48 ] 建议在患有尿石症的人中筛查 MS 的必要性,这表明结石的存在可能与 IR 密切相关。
表格1
2009 年基于国际糖尿病联盟 (IDF) 和美国心脏协会/国家心肺血液研究所 (AHA/NHLBI) 共识的代谢综合征诊断标准 [ 44 ]。
确定至少 3 个列出的因素
零件
价值
腰围不正确
-
高加索、中东和地中海人口:94 cm (M), 80 cm (F)
-
美国人口:102 cm (M), 88 cm (F)
-
亚洲人口:90 厘米(M)、80 厘米(F)
甘油三酯
150 mg/dL 或适当的治疗
高密度脂蛋白胆固醇
40 mg/dL (M)、50 mg/dL (F) 或适当的治疗
血压
130/85 mmHg 或适当的治疗
空腹血糖
100 mg/dL 或使用适当的治疗
在单独的窗口中打开
M——男,F——女。
去:
5. 酸碱平衡
酸碱平衡对于身体的正常状态至关重要。将动脉血 pH 值维持在 7.36 和 7.44 之间对于维持正常健康至关重要。当pH值过低时,称为代谢性酸中毒;当它太高时,它被称为碱中毒[ 49 ]。代谢性酸中毒的特征性症状是血清碳酸氢盐 (HCO 3 - ) 浓度降低,二氧化碳动脉分压 (PaCO 2) 和血液 pH 值降低。我们区分持续几分钟到几天的急性形式和持续几周到几年的慢性形式。慢性代谢性酸中毒的主要原因包括碳酸氢盐的丢失和与肾功能不全相关的酸化受损 [ 50 ]。
6. 尿石症
尿石症是已知最古老的疾病之一。通过对埃及木乃伊的考古研究,已经证明这种疾病影响了古代社会。它的特点是由于尿液中存在的成分结晶而在尿道中形成不溶性沉积物(结石)[ 51 ]。这些结石通常会引起急性绞痛、恶心和呕吐等不适。它们的大小从几微米到几厘米不等。据估计,约 97% 在肾脏和输尿管中,3% 在膀胱和尿道中 [ 52]。由于技术进步,我们现在知道石头可以由大约 100 种不同的化合物组成,其中 80% 主要含有草酸钙 (CaOx)。除了草酸钙,我们通常还会发现磷酸钙和痛风结石 [ 40 ]。尿石症的治疗通常包括手术切除结石。不幸的是,它并没有消除它们形成的原因 [ 52 ]。科学研究表明,尿石症的发生与饮食、生活方式和气候之间存在关系 [ 40 , 41 , 52 ]。
7. 尿石症、代谢酸、炎症和胰岛素抵抗
将尿石症与 MS 特征联系起来的机制尚不完全清楚。然而,人们经常关注 MS 的轻度炎症特征,这也发生在 IR [ 53 ] 的存在下。最常研究的炎症标志物之一是白细胞介素 8 (IL-8/CXCL8)。它在肿瘤发展中的作用经常被强调 [ 54 ]。它的分泌受到缺氧、活性氧、细菌颗粒和其他细胞因子如 IL-1、IL-6 或 TNFα 的刺激。分泌它的细胞主要是白细胞:血液单核细胞、巨噬细胞、上皮细胞和内皮细胞,以及成纤维细胞 [ 54 , 55 ]。孙等人。[ 56] 专注于寻找尿石症的预后标志物,并表明尿路结石的存在与炎症反应有关,尤其是与尿液中 IL-8 水平升高有关。他们认为 IL-8 可以作为尿石症筛查试验的标志物。王等人。[ 57 ] 表明,经皮肾镜碎石术后患者的血浆中促炎细胞因子(包括 IL-8)的值降低,并表明 IL-8 可用作该手术后患者的预测工具。
另一个提出的解释是 MS 患者的低铵排泄与尿液相关,这会导致尿液酸化 [ 41 , 48 ]。全身性代谢性酸中毒会改变尿液中各种物质的浓度,并可能导致结石形成。饮食引起的代谢性酸中毒的发生激活了肾脏的代偿机制以纠正酸碱平衡。然后可发生非金属化阴离子的去除或铵离子的排泄。这会降低尿液的 pH 值,导致其成分发生变化、低柠檬酸尿、高钙尿以及氮和磷的损失。这容易形成泌尿系结石 [ 58 ]。Kim 等人的研究。[ 59] 表明较高的葡萄糖水平和 HOMA-IR 指数是患有肾结石的男性的特征。在女性人群中没有观察到这种变化。诱发胰岛素抵抗的因素是代谢性酸中毒的特征,例如骨骼肌中的胰岛素抵抗以及糖皮质激素和皮质醇分泌增加。研究表明,即使是 pH 值对代谢性酸中毒的微小偏差也会降低组织对胰岛素的敏感性 [ 58]。因此可以假设,在患有 IR 的患者中,由于引起这些疾病的类似机制,例如全身代谢性酸中毒、MS 特征和炎症介质的存在,预计会增加发生尿石症的趋势,反之亦然例如白细胞介素 6 (IL-6) 或肿瘤坏死 α (TNFα)。
8. IO的诊断
诊断胰岛素抵抗的金标准是高胰岛素-正常血糖钳 (HEC)。该方法涉及测量在实验获得的高胰岛素血症期间维持正常葡萄糖水平恒定所需的葡萄糖量(对应于生理餐后浓度)。不幸的是,它并不经常使用[ 60 ]。
医生和营养师使用的一种简单诊断方法是在口服葡萄糖耐量试验 (OGTT) 开始、1 小时后和 2 小时后确定葡萄糖和胰岛素水平。
有了这些结果,我们可以使用以下指南确定胰岛素抵抗的风险:
空腹血胰岛素水平的参考值应在 3 至 17 mLU/L 之间。高于 17 mLU/L 的值表明发生了胰岛素抵抗 [ 61 ]。
OGTT 60 分钟内的 INS/GLU(胰岛素/葡萄糖比)(mg/dL)应小于 0.3。高于 0.3 的值表明发生了胰岛素抵抗 [ 20 ]。
HOMA-IR(胰岛素抵抗的稳态模型评估)根据空腹血糖和胰岛素测量的公式计算。高于“1”的结果表明存在胰岛素抵抗。由于是脉动的胰岛素分泌,应进行 3 或 4 次测量,然后将测量的平均值作为结果。不幸的是,研究通常仅限于一次测量 [ 61 , 62 , 63 , 64 , 65 ]:-HOMA-IR = (GxI)/405(当葡萄糖浓度以 mg/dL 显示时)-HOMA-IR = (GxI )/22.5(当葡萄糖以 mmol/L 显示时)。所有公式的集合显示在表 2.
表 2
OGTT 给药后基于胰岛素和葡萄糖测量的参数确定和胰岛素抵抗的发生 。
范围
参考值
空腹血液中的胰岛素浓度
3–17 毫升/升
胰岛素/葡萄糖比 (mg/dL)
>0.3时的胰岛素抵抗
HOMA-IR = (空腹血糖 × 空腹胰岛素)/405 (当葡萄糖浓度以 mg/dL 给出时)
>1时的胰岛素抵抗
HOMA-IR =(空腹血糖 × 空腹胰岛素)/22.5(当葡萄糖以 mmol/L 为单位时)
>1时的胰岛素抵抗
指定所有参数非常重要,因为它们可能是互斥的。这说明了患者 X 在表3.
表3
选定参数的患者 X 血清浓度。
范围
结果 [mg/dL]
空腹血糖
89
1小时后的葡萄糖
176
2小时后的葡萄糖
136
空腹胰岛素
26.5
1小时后胰岛素
165.3
2小时后胰岛素
199.5
分析数据后,我们得到相互矛盾的结果;因此,必须进行广泛的测试以确定胰岛素抵抗的风险和发生率。仅依靠空腹胰岛素或 HOMA-IR 会产生误导性结果。如需将患者 X 结果与参考值进行比较,请参阅表 4.
表 4 将患者 X 结果与参考值进行比较。
范围
参考值/标准
患者 X 结果
空腹血液中的胰岛素浓度
3–17 毫升/升
26.5——不正确
胰岛素/葡萄糖比 (mg/dL)
>0.3时的胰岛素抵抗
0.29——正确
HOMA-IR
>1时的胰岛素抵抗
5.8——不正确
9. 采访和人体测量
当我们怀疑胰岛素抵抗时,进行适当的饮食访谈至关重要。值得特别注意的要素是:
家族病史——尤其是 2 型糖尿病、高血压、肥胖、血脂异常、多囊卵巢综合征 (PCOS) 病史
患者的身体活动——活动的数量和类型、工作类型(久坐、身体活动)
饮食访谈——饮食中简单和复合碳水化合物的含量,饮酒量,碳水化合物、蛋白质和脂肪的比例,饮食的总热量,涵盖微量元素的需求
正确的人体测量
体重、腰围、WHR(腰臀比)计算、内脏脂肪水平
环境访谈——确定减肥尝试的次数、饮食类型、饮食习惯。
10. 饮食——胰岛素抵抗和酸中毒
IR 患者在使用传统的低热量饮食后通常无法达到理想的节食治疗效果。在这种情况下,有必要引入修饰以改善碳水化合物代谢并降低组织对胰岛素的抵抗力。选择正确数量和类型的碳水化合物对于降低过量的胰岛素产生至关重要,这会影响细胞中的脂质代谢过程 [ 62 ]。
在高度加工食品消费的国家,尿石症在人群中更为常见,包括成人和儿童 [ 40 ]。富含动物蛋白的食物会增加体内代谢性酸性化合物的产生,例如氯化氢或硫酸氢盐,这可能会影响人体的酸碱平衡[ 66、67、68、69、70 ]。当食用这些食物时,酸会被肺部排出的 CO 2缓冲和钠盐的生产。然后这些盐通过肾脏排出,主要是铵。缓冲产生的碳酸氢盐作为用于软化酸的碳酸氢盐的替代品返回等离子体。当酸性化合物的产生超过其通过肺和肾脏的排泄量时,血浆中碳酸氢盐的量会减少,因此血液的 pH 值会降低 [ 70 ]。这种机制在图 4. 研究表明,用碳酸氢盐治疗代谢性酸中毒会增加胰岛素敏感性;因此,为了纠正酸碱平衡,建议在饮食中显着增加碱性蔬菜和水果的含量 [ 69 , 71 ]。事实证明,以植物为基础饮食的人的 HOMA-IR 值和血糖水平显着降低。这表明富含植物产品和限制动物性食物的饮食可能会显着影响 IR 的发展 [ 72 ]。
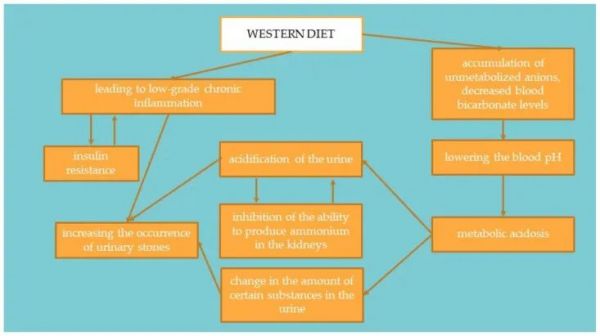
图 4 将西方饮食与胰岛素抵抗和尿石症的发生联系起来。
10.1。碳水化合物
关于饮食中碳水化合物数量建议的科学报告似乎相互矛盾。他们认为高碳水化合物饮食和低碳水化合物饮食都可以使患者受益。因此,饮食治疗中碳水化合物的数量应根据其效果针对每个患者进行单独调整。碳水化合物含量太低会对大脑产生不利影响并引发酮体的产生;过多会导致胰岛素分泌过多,因此对饮食没有影响。无论选择何种饮食方向,患者摄入的大多数碳水化合物应该是高纤维蔬菜,然后是低血糖指数的谷物产品。剩余的量应该用水果和低指数来填充。特别推荐浆果,例如草莓、覆盆子和蓝莓。65、73、74、75 ]。_ _ _ _ _ 此外,应注意过量使用甜味剂,甜味剂可显着增加碳水化合物诱导的胰岛素分泌[ 15 ]。
10.2. 蛋白质
如果减少患者体内碳水化合物的数量似乎是合理的,那么应该增加蛋白质的量(约 15-20%)。但是,应该记住,过多的动物蛋白会导致酸化。因此,应选择适量的碱性蔬菜和水果,以减少有机体酸化的可能性[ 69、71]。饮食的主要蛋白质来源应该是瘦肉、无添加剂的不加糖乳制品(推荐使用半脂肪产品)、豆类和含有大量 Omega-3 脂肪酸的脂肪海鱼。在脂质紊乱中,有必要显着减少红肉。在含碳水化合物的膳食中添加包括蛋白质在内的产品可提高身体对胰岛素的敏感性;因此,值得将菜肴组合在一起,例如水果和开菲尔鸡尾酒或作为基于奶油或酸奶的添加剂酱汁用于碳水化合物菜肴 [ 76 , 77 ]。高蛋白饮食对血液 pH 值的影响机制图 5.
10.3. 脂肪
脂肪会延缓胃排空和营养物质(包括葡萄糖)的吸收。多亏了这一点,他们延长了新陈代谢。但需要指出的是,IR通常伴有超重或肥胖,因此患者摄入的脂肪质量极为重要。科学报告表明,脂肪酸的组成显着影响 IO 的发育,因为它们在细胞膜脂质的正确排列中发挥作用。建议在饮食中保持足够的 omega-3 和 omega-6 脂肪酸比例。冷榨的未精制油最适合,例如菜籽油或橄榄油。我们应该避免食用富含饱和脂肪酸的产品,例如肥肉、猪油和棕榈油 [ 11 , 78 ]。
11. 铺设饮食的技巧
为了适当平衡患者的饮食,请遵循为糖尿病患者制定饮食时通常使用的规则。我们可以包括:
消除果汁和加糖饮料,代之以水和茶(草药、绿色、红色)
避免加工形式的水果,例如果汁、花蜜、慕斯、果酱,因为它们所含的糖分比未加工的水果吸收得快得多
适当组合膳食——将含有大量碳水化合物的产品与含有脂肪和蛋白质的产品结合起来——这将减缓葡萄糖在血液中的吸收
合理规划用餐时间——定期进餐和定期进餐。
此外,购物时需要注意食物的种类。患者常犯的错误包括:
选择高度加工的面包,例如年糕或脆面包,购买含有焦糖、麦芽或蜂蜜的面包
使用含有大量盐和防腐剂的产品,例如肉汤块、香料混合物、增味剂、Maggi
购买低脂肪含量的轻质产品通常会被产品中额外的糖分抵消。
这些错误通常是由于缺乏适当的营养教育造成的,这应该在第一次访问营养师时发生。
12. 体力活动
身体活动是治疗胰岛素抵抗的关键因素。在增加体力活动期间,当供应给肌肉的氧气量过低时,细胞开始进行无氧葡萄糖代谢。这一过程导致细胞中 ATP 的减少,同时 5'AMP 活化蛋白激酶 (AMPK) 的增加,从而调节身体的稳态。因此,细胞膜中的 GLUT 4(4 型葡萄糖转运蛋白)增加,细胞对葡萄糖的摄取增加。此外,AMPK 引起 (a) 胆固醇抑制,(b) TAG 合成,(c) 肝脏和肌肉中脂肪酸的氧化,以及 (d) 抑制脂肪分解和 (5) 脂肪细胞中的脂肪生成。事实证明,与不参加运动的人相比,活跃的人患 IR 的风险要低 33-50%。79,80,81].
13. 文献中的胰岛素抵抗和尿石症
近年来,出现了许多关注 IR 的研究。卡明斯等人。证明对超重儿童进行饮食干预以减少甜饮料的摄入量对 HOMA 指数的值有显着影响 [ 82 ]。布塞米等人。[ 83 ] 测试了 500 多人的血液,结果表明地中海饮食显着提高了胰岛素敏感性。科学家们为饮食中碳水化合物的适量提出了详细的建议。到期等人。[ 65 ] 在他们的研究论文中证实,富含单不饱和脂肪酸的饮食对空腹血糖和胰岛素的影响比低脂饮食更好。奥尼尔 [ 75]得出了类似的结论,根据他的研究结果提出了治疗性碳水化合物限制。Kahleov 等人的研究反对这些论点。[ 73 ],其中结果表明,以植物为基础的高碳水化合物饮食也与改善胰岛素抵抗有关。在文献中,IR 与尿石症相关的话题并不普遍。然而,研究人员建议尿石症与 MS 相关,其中 IR 是其中的一个组成部分。约翰逊等人。[ 84] 研究了 30 多名每天服用果糖的人,并评估了他们的尿酸水平。已经证明,果糖摄入量的增加与尿液含量的增加和血液 pH 值的降低有关,这是 MS 和 IR 的特征。Devasia 等人提出了关于脂联素与糖尿病、胰岛素和尿石症之间关系的有趣观察结果。[ 85 ]。这可能表明脂联素的增加通过解决胰岛素敏感性来补偿这些疾病的进一步发展。需要更多的研究来探索这些机制[ 85 ]。
14. 结论
胰岛素抵抗会影响许多疾病的发展,例如 2 型糖尿病、高血压和血脂异常。它也与尿石症有关。尽管其确切机制尚未完全了解,但我们可以在患者治疗期间遵循一些饮食指南。其中最重要的包括选择含有复合碳水化合物的产品的数量和质量,避免简单碳水化合物,选择健康的脂肪来源,以及适当的膳食成分和准备。支持身体代谢变化的身体活动也很重要。使用这些指南可以充分帮助患者治疗胰岛素抵抗和尿石症,并延迟或抑制并发症和其他疾病的发生。
本文由“健康号”用户上传、授权发布,以上内容(含文字、图片、视频)不代表健康界立场。“健康号”系信息发布平台,仅提供信息存储服务,如有转载、侵权等任何问题,请联系健康界(jkh@hmkx.cn)处理。
相关知识
什么是生理性胰岛素抵抗?生理性胰岛素抵抗vs病理性胰岛素抵抗
番石榴叶总黄酮对胰岛β细胞胰岛素抵抗影响的实验研究
胰岛素抵抗解决方案,重启身体代谢
高碳水饮食与胰岛素抵抗
瘦人怎样改善胰岛素抵抗
胰岛素抵抗通过减肥可以治愈吗
【健康学说】 胰岛素抵抗形成机制及对健康的负面影响
长期喝牛奶会造成胰岛素抵抗?糖尿病人群还适合喝牛奶?一文说清
2型糖尿病怎么恢复胰岛素耐压性?石家庄治疗糖尿病医院哪家好
长期喝牛奶会造成胰岛素抵抗?糖尿病人群还适不适合喝牛奶?
网址: 胰岛素抵抗和尿石症的挑战 https://m.trfsz.com/newsview799270.html