【神麻人智】基于决策树的机器学习分析术中使用血管升压药优化急性脊髓损伤的神经功能改善

目的
既往的研究表明,在急性脊髓损伤(SCI)患者中,术中维持平均动脉压(MAPs)在76-104mmHg之间与出院时神经功能的改善有关。然而,MAPs值在超出该范围之外的暂时性波动是否能被容忍而不影响恢复尚不清楚。这项回顾性研究在之前工作的基础上,通过实施机器学习,在神经系统结果的指导下,得出了临床上可操作的术中MAP管理阈值。 方法
作为一项评估SCI预后的纵向研究的一部分,对74例手术治疗的患者进行了回顾性分析。每位患者均接受了术中血液动力学监测,每隔5分钟记录一次,累计28594分钟,每个参数有5718个唯一数据点。收集了所使用的血管升压药的类型、剂量、药物相关并发症、平均术中MAP以及在极端MAP范围内(<76mmHg或>104mmHg)所累积的时间。通过评估急性住院期间美国脊髓损伤协会损伤量表(AIS)等级的变化来评估预后。最能预测AIS等级提高的特征是通过10,000次迭代生成随机森林来统计确定。递归分区法被用于为最重要的特征建立临床上直观的阈值。
结果
出院时,AIS等级显著改善,平均为0.71级(P = 0.002)。在预测改善方面最重要的血液动力学参数是术中MAPs处于极端范围的时间和平均术中MAP。整个手术过程中,术中MAP维持在80-96mmHg之间的患者,出院时AIS等级有所改善。所有术中MAP>96.3mmHg的患者均无改善。确定了在极端MAP范围内累积持续93分钟的阈值,之后神经系统改善的可能性显著下降。最后,与去甲肾上腺素相比,使用多巴胺与较高的心血管并发症发生率相关(50%vs25%,P<0.001)。
结论
术中MAP值在80-96mmHg之间与出院时的改善预后有关,证实了先前的结果并支持该模型的临床可验证性。此外,在接受急诊手术的急性SCI患者中,MAP值在76-104mmHg范围之外累积93分钟或更长的时间与出院时的神经功能较差有关。
急性脊髓损伤(SCI)与功能损害(包括瘫痪、自主神经功能障碍和感觉缺失)有关,这导致了患者长期住院、频繁的再入院和强化康复的需要。在SCI情况下,通常实施血压增高来提供足够的脊髓灌注并防止进一步(即 "二次")损伤。尽管之前的研究表明,在重症监护室(ICU)的前7天,将患者血压维持在85mmHg以上的目标压力水平可能与出院时的功能改善有关,但对手术室(OR)中维持血压水平的作用了解甚少。例如,在接受脊柱手术的SCI患者中,麻醉剂的使用和手术失血增加了一过性低血压的风险,有可能诱发脊髓的医源性缺血,而自主神经功能失调可能诱发高血压水肿或出血。这两种情况都需要提高警惕,必要时进行干预。高血压性过度灌注可能会促进缺血后再灌注损伤,尤其是在接受手术减压的脊髓受压患者中。先前的初步研究表明,SCI患者手术期间可能存在一系列与神经功能恢复相关的平均动脉压(MAP)。事实上,我们团队最近的研究利用机器学习确定了手术期间平均动脉压的最佳范围,在这个范围内康复的可能性最大。这些数据表明,手术期间的低(<76mmmHg)和高(>104mmHg)的MAP与患者更差的预后相关。然而,在仍然允许恢复的情况下,在这个最佳范围之外可以累积多少时间目前未知。
团队可以采取多重干预措施,将MAP维持在生理或增强的范围内,包括服用从药理学角度升高血压的血管升压药。临床上使用的血管升压药有很多,其作用机制各不相同,这可能预示着脊髓实质的灌注效果和系统安全性的不同。在最近的研究之前,由于肾上腺素和多巴酚丁胺心血管副作用的风险增加,多巴胺和去氧肾上腺素一直备受青睐。但是,目前支持使用一类血管升压药优于另一类的证据依然很少。
我们在之前工作的基础上,利用机器学习得出了与手术室使用血管升压药有关的临床可操作的阈值。使用术中多维血流动力学参数的高频记录,确定了按血管升压药类别分层的术中血压提升的功能影响。这些终点包括出院时的美国脊柱损伤协会损伤量表(AIS)分级和记录的心血管并发症的发生情况。这些数据将有助于对需要减压手术的SCI患者进行管理,并提高对预后的预测。
方法
根据加州大学旧金山分校机构审查委员会的指南,对2005年至2011年期间在扎克伯格旧金山总医院因急性SCI接受紧急减压手术的87名患者进行了回顾性审查。13名患者因出院时缺少神经系统检查而被排除,导致最终的队列规模为74人。该队列的一个超集之前已作为计算转化研究和脊髓损伤临床知识(TRACK-SCI)研究的一部分进行了分析。
血流动力学参数
每位患者在手术时均接受了高频血液动力学监测。在累计28594分钟的时间里,每隔5分钟记录一次MAP(通过A-line)以及心率和心律(通过心电图),得出每个血液动力学参数的5718个唯一数据点。在此之后,计算了整个手术时间内的几个汇总指标,包括:1)术中MAP,2)平均心率,3)如前所述,MAP处于上述极端范围的时间(<76或>104mmHg)。对麻醉记录进行审查,以确定所使用的血管升压药、给药的最大剂量以及与使用每种血管升压药有关的任何重大心血管并发症。
神经系统参数
本研究关注的主要结果是急性住院期间的AIS分级的变化。将初始的AIS等级与最接近出院时的AIS等级进行比较。根据详细的神经系统检查来评估AIS分级,并在入院时收集充分复苏后的数据。还记录了与该结果相关的因素,包括脑和脊髓损伤中心(BASIC)评分、损伤严重程度评分、神经系统损伤程度和主要的损伤机制(即穿透性、出血性)。
统计分析
由于低灌注和高灌注都会加剧现有的脊髓损伤,所以MAPs和神经系统预后之间的关系不太可能是线性或单一的。非参数机器学习方法能够很好地处理数据的非线性,因此是本研究中使用的主要分析方法。具体来说,我们使用了随机森林和决策树,因为它们能够分别提供变量重要性和临床可操作的阈值的指标。
首先,在最初的探索性分析阶段,生成随机森林以确定26个临床影像学、血液动力学和神经学变量(表1)中预测出院时AIS等级改善的二元结果的最重要的因素。简而言之,使用Breiman算法,用以下参数开发了10,000棵树,参数如下:节点大小为1,替换法抽样,每次分割随机抽样5个变量,并且没有预定义的最大终端节点数。通过选择在三分之一队列中保持最小化的脱袋误差模型,对每次分割时采样的变量数量进行超参数优化。变量的重要性通过逐步消除模型中的变量,然后通过重新引入该变量来计算模型基尼系数的平均减少量来确定。
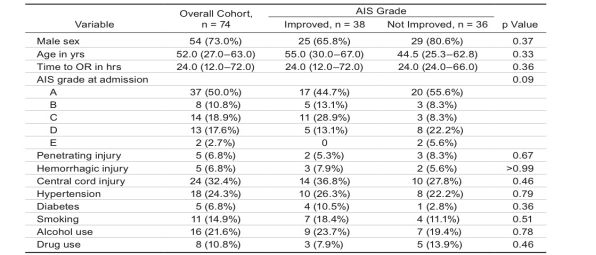
图1.74名SCI患者的基线临床特征
分类变量以计数和百分比的形式呈现。连续变量以中位数和四分位数范围表示。对出院时AIS改善和AIS未改善(即稳定或恶化)的患者进行了单变量比较。
随后,为了以临床上直观的方式将研究结果可视化,并确定最佳平均术中MAP范围,以最好地预测神经功能的改善,通过递归分区生成决策树。决策树初始化使用以下默认参数:每个变量的成本为1,最小分割为20,复杂性参数为0.01,最大深度为30。随后,对树进行修剪,以最小化初始模型的交叉验证误差,从而限制过度拟合。
最后,为了确定术中MAP不稳定性是否仅仅是整体损伤严重程度或次优护理的替代指标,使用Spearman秩相关法计算了在极端范围内的累积时间与验证损伤严重程度和质量指标之间的相关性。使用Benjamini-Hochberg程序对多重比较进行校正,将错误发现率控制在0.05。
所有的分析均使用R4.0.5版软件进行。使用randomForest软件包(4.6-14版)生成随机森林,使用rpart软件包(4.1-15版)进行递归分区。采用Fisher's exact或卡方检验对分类变量进行单变量统计分析,采用Wilcoxon检验(秩和或符号秩)对连续变量进行单变量统计分析。小于0.05的P值被作为统计显著性的临界值。用tiydr(1.1.3)进行数据整理,用ggplot2(3.3.3版)生成图表。
结果
表1总结了74名SCI患者的基线临床特征。大多数患者(54/74,73.0%)为男性,半数患者入院时AIS等级(A级)最严重。从入院到手术的中位时间为24.0小时(IQR 12.0-72.0小时)。在整个基线因素中,出院时AIS等级得到改善的患者和未改善的患者在单变量分析中未发现显著性差异。总的来说,38名患者的AIS等级至少提高了一个等级。整个队列中AIS等级的平均变化为0.71级(P=0.002;图1)。
为了确定预测AIS等级提高的最重要因素,我们生成了随机森林。将分类误差(即基尼系数)减少最多的前10个变量按等级顺序列于图2所示。3个最重要的因素如下:1)术中MAP处于极端范围的时间;2)入院MRI的BASIC评分;3)术中MAP。这个排名顺序在不同的超参数设置和模型初始化中保持稳定。前5个变量中有4个是血流动力学参数,将随机森林模型限制在这5个变量中,可将脱袋误差从40.9%降至28.3%。
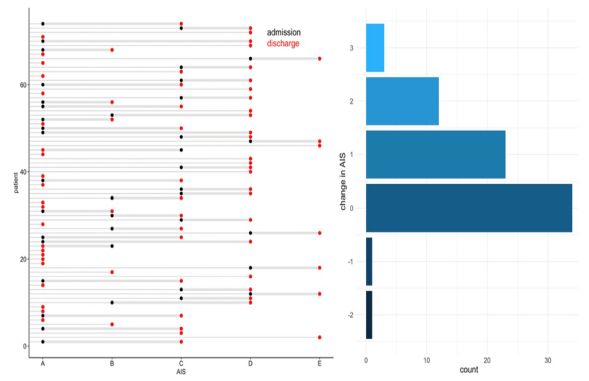
图1.哑铃图和柱状图显示了入院和出院期间由AIS确定的神经功能的变化。出院时AIS等级有显著改善(P=0.002)。38名患者出院时的AIS等级至少提高了1级,而36名患者出院时的AIS等级稳定或恶化。
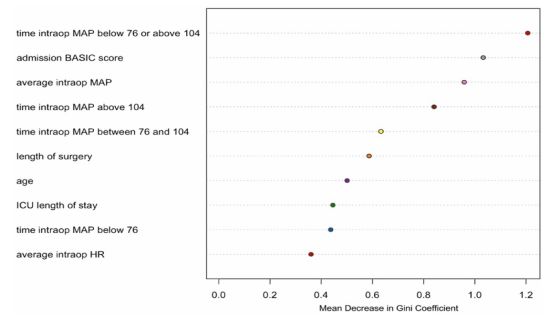
图2.预测病人的神经功能得到改善因素的重要性,由出院时的AIS等级所决定。变量根据它们对随机森林模型的基尼指数的平均减少量来排序。5个最重要的变量中有4个是术中血流动力学参数(MAP值以mm Hg表示)。模型中包含的变量的完整列表见表1。HR=心率。
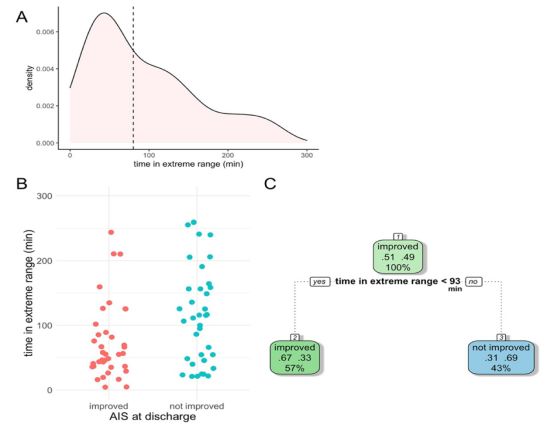
图3.分析在极端MAP范围内(<76或>104mmHg)所累积的时间。A:整个队列中在极端范围内所累积时间的核心密度估计。虚线代表样本中位数(80分钟)。B:按出院时AIS等级改善和未改善的病人分层的条形图。C: 修剪后的单变量递归分区结果显示,93分钟是一个阈值,之后神经系统改善的机率下降(Fisher's exact test, p=0.005)。
为了基于这些血流动力学变量生成临床上直观的决策树,实施了单变量和多变量的递归分区。单变量递归分区是在前两个血流动力学变量上进行的,因为探索性分析的后续变量具有高度相关性。首先,93分钟的阈值被确定为术中MAP处于极端(<76或>104mmHg)范围的最长时间(图3)。在该范围内持续时间>93分钟的患者中,69%的患者在出院时AIS等级不变或恶化。该阈值通Fisher's exact检验进行了验证,结果显示,低于93分钟分界线的患者在出院时AIS等级改善的可能性明显增大(P=0.005)。接下来,对术中MAP变量进行了递归分区。术中MAP值在80-96mmHg之间的患者,出院时AIS等级改善的可能性明显更大(Fisher's exact,p<0.0001)。在术中MAP平均值>96.3mmHg的患者中,100%的患者出院时AIS等级不变或恶化。术中MAP不稳定性与损伤严重程度和护理质量的有效测量之间没有相关性。基于探索性分析中确定的前5个最重要因素的递归划分的最终多变量决策树证明了单变量模型的稳定性。术中平均MAP和在极端MAP范围内累积的时间是模型中唯一保留的两个变量,其产生的阈值与之前相同。
最后,比较了多巴胺和去氧肾上腺素的心血管并发症发生情况(图4)。对每种血管升压药的并发症进行单独评估。与去氧肾上腺素相比,多巴胺的使用显著增加了心血管并发症的总体发生率(50.6%vs25.3%,P<0.001)。接受多巴胺治疗的患者中心动过速(28.7%vs12.6%,p=0.014)和心房颤动/扑动(11.5%vs1.2%,p=0.009)的发生率显著增高,而心动过缓、肌钙蛋白渗漏和T波改变的发生率分布相似(p>0.05)。
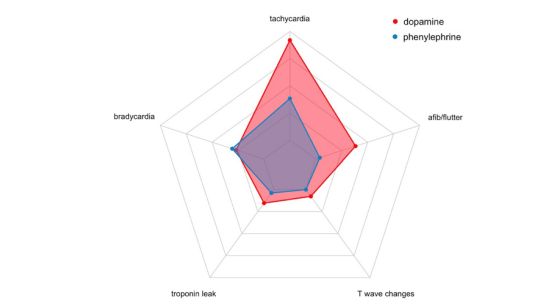
图4.多巴胺和去氧肾上腺素的心血管并发症概况。与去氧肾上腺素相比,使用多巴胺时任何类型的并发症发生率都明显较高(50.6%vs25.3%,p<0.001)。具体来说,心动过速(28.7%vs12.6%,p=0.014)和心房颤动(afib)/扑动(11.5%vs1.2%,p=0.009)的发生率明显更高。心动过缓、肌钙蛋白渗漏和T波改变的比率相似(P>0.05)。
讨论
既往的研究表明,急性脊髓损伤患者的MAP波动超出生理范围,出院时神经系统功能改善的可能性较低。然而,在整个手术期间,将患者的MAP逐分钟维持在一个有限的范围内是具有挑战性的,尤其是考虑到麻醉药的使用和失血常常会导致MAP的快速但暂时的波动。因此,严格遵守MAP目标,以使患者得到神经功能改善的问题仍然存在。
在本研究中,采用多变量非参数机器学习方法(随机森林和递归分区)来分析最初由数万个数据点组成的高维数据集,为接受紧急减压手术的急性脊髓损伤患者提供临床上可操作的指标(图5)。这些模型能够提取与出院时神经功能改善可靠相关的特征,尽管基线临床因素(包括入院AIS等级)在各亚组中的分布相似。在探索性分析中,随机森林被用来确定预测神经系统改善的最重要因素。选择随机森林(与其他非线性机器学习方法相比)是经过深思熟虑的,因为它们可以提供变量重要性的衡量标准和可解释性规则,模拟医疗决策,并让临床医生深入了解基础模型的构造。模型中5个最重要的特征中有4个与术中血压有关,突出了在急性SCI情况下监测和记录术中血流动力学参数的实用性。在几种不同的模型初始化(即超参数)中,最重要的因素始终是术中MAP范围在76-104mmHg以外的时间。递归分区法随后被用于确定临床上直观的、具有不同的神经系统改善可能性的患者亚群。93分钟的阈值被确定为在术中MAP极端范围内仍可恢复的时间量,这表明临床医生可能不需要对MAP的临时波动做出反射性反应。有趣的是,术中MAP的不稳定性似乎与损伤的严重程度或入院与手术之间的时间间隔无关,这进一步暗示了对此类患者进行干预的潜在作用以及进行前瞻性随机对照试验的必要性。

图5.原图显示了用于神经外科病理学的机器学习的概念模型。圆点代表一个高维数据集,可以通过挖掘来识别内聚模式(山顶),帮助改善脊柱神经外科的临床结果。
局限性
这项研究因其回顾性而受到限制,而且术中血压不稳定可能只是反映了更严重的潜在脊髓损伤。虽然这种模型仍然保持着预后的效用,但仍需要进行随机的前瞻性研究,以确 定术中血管升压药对神经系统预后的影响程度。此外,未来的研究可能需要考察基于脊髓灌注压而非单独的MAP的靶向治疗的意义。脊髓灌注压监测可能允许更有针对性的治疗,从而限制术后血管升压药的使用。然而,在术中管理方面,由于监测技术的限制,对脊髓灌注影响的研究仍有局限。因此,脊髓灌注仍然是一个正在进行的研究领域。 结论
术中血压的升高和降低仍然需要进一步的研究来确定最佳参数。我们的模型表明,超过93分钟偏离76-100mmHg的目标血压范围与出院时的神经功能恶化相关。术中MAP在80至96mmHg之间与神经功能改善有关。此外,支持血压升高的治疗策略可能对随后的并发症发生情况产生影响。鉴于主要的重症监护治疗算法侧重于预防二次损伤,因此在文献中仍记录早期手术干预益处的同时,有必要额外关注手术室以及ICU的血压管理的意义。
述评
人工智能的概念虽然在20世纪中期已经出现,但由于软硬件条件不成熟,数据资源短缺而并未得到广泛的应用。如今,随着计算能力、算法模型、数据资源等基础技术条件的日渐成熟,人工智能开始广泛应用在各个领域,其中也不乏医疗领域。
文章作者采用了生成随机森林和决策树的非参数机器学习方法以评估实施紧急减压手术的急性脊髓损伤患者术中MAPs和神经系统功能预后之间的相关性。目前围绕急性脊髓损伤患者的血压控制的大部分文献都是与ICU的管理有关。相关指南建议在重症监护室(ICU)内将患者MAPs维持在>85mmHg并持续7天以上。然而,在ICU中对SCI患者是否使用血管升压药仍存有争议。很少有研究探讨手术患者术中血流动力学控制对神经功能预后的作用。其中一项研究作者也得出了与本文作者类似的结论,同样认为术中低血压和高血压可能对急性SCI实施紧急减压手术患者的神经系统功能产生负面影响,并确定了与改善功能相关的MAP范围(70-94mmHg)。然而,作者无法确定一个具有统计学意义的阈值,以限制术中MAP处于极端范围而不对神经系统结果产生负面影响的时间量。本文作者的研究则通过利用基于决策树的机器学习算法提供了一个统计学上严格的阈值,对这项发现进行了更为科学的实质性扩展。
今后可能必要的研究重点是将术中MAPs的管理纳入其中,而不仅仅是在重症监护室中,并以MAPs最佳范围为目标,而不仅仅是避免其最低点。事实上,在本文研究中,术中平均MAPs>96.3mmHg的患者均未出现神经系统的改善,这进一步表明,持续升高的压力可能会阻碍神经功能的康复。文中随机森林变量排名也进一步表明了这一发现,MAP>104mmHg的时间比MAP<76mmHg的时间更能预测神经系统的结果。持续高血压对SCI患者的潜在负面影响仍是积极研究的领域。
最后,与比较ICU中使用的各种血管升压药类别的最新文献一致,术中使用多巴胺与心血管并发症的发生率显著较高相关,这一研究结果表明去氧肾上腺素可能是一个更为安全的血管活性药的选择方案。
随着医疗信息化和互联网医疗的发展,以及电子病历数据的不断积累,人工智能在医疗领域的研究力度得到了不断的加强,其价值逐步被挖掘和体现,医疗行业已经成为了机器学习和人工智能发展不可或缺的领域。
文献链接:Agarwal N, Aabedi AA, Torres-Espin A, et al. Decision tree-based machine learning analysis of intraoperative vasopressor use to optimize neurological improvement in acute spinal cord injury. Neurosurg Focus. 2022
声明:古麻今醉公众号为舒医汇旗下,古麻今醉公众号所发表内容之知识产权为舒医汇及主办方、原作者等相关权利人所有。未经许可,禁止进行转载、摘编、复制、裁切、录制等。经许可授权使用,亦须注明来源。欢迎转发、分享。
本文由“健康号”用户上传、授权发布,以上内容(含文字、图片、视频)不代表健康界立场。“健康号”系信息发布平台,仅提供信息存储服务,如有转载、侵权等任何问题,请联系健康界(jkh@hmkx.cn)处理。
相关知识
【神麻人智】基于决策树的机器学习分析术中使用血管升压药优化急性脊髓损伤的神经功能改善
【神麻人智】术中神经电生理监测与脊髓刺激器植入
Neuromodulation:经皮电刺激治疗脊髓损伤后神经源性膀胱功能障碍的荟萃分析
脊髓神经电生理监护技术在脊柱外科手术中的应用
电刺激治疗脊髓损伤后神经源性肠道功能障碍的临床现状
脊髓损伤病人膀胱测压时自主神经反射不良症状与血压关系研究
脊髓损伤伴神经源性肠功能障碍病人肠道功能评估方法研究现状
脊髓神经刺激器置入术(SCS)应用于昏迷患者促醒
术中液体管理、血管升压药使用与腹部大手术后急性肾损伤的关系
脊髓损伤的康复治疗进展(综述)
网址: 【神麻人智】基于决策树的机器学习分析术中使用血管升压药优化急性脊髓损伤的神经功能改善 https://m.trfsz.com/newsview1248338.html

