7 岁女孩指标「爆表」,医生紧急通知家长!结论却是不用治了?
一份血检报告,初看之下,提示甲状腺功能亢进。
在检验科,这样的结果并不少见。每天,大量检验报告在系统中被快速审核、确认、发送,进入后续诊疗流程。
然而,一个并不显眼的小细节,让检验科医生当即拍板:这份报告不能发!
正是这看似「多管闲事」的谨慎,最终解开了笼罩着一个家庭的谜团。
01.
这天,浙江大学医学院附属儿童医院实验检验中心的医生高慧,像往常一样在审核当天的检验报告。一份奇怪的检查结果,在众多数据中引起了她的注意。

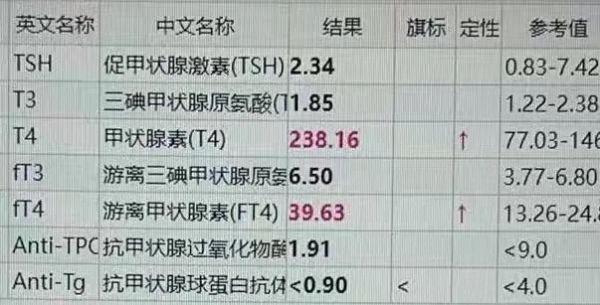
报告截图
这是一份甲状腺功能全套检查,患儿 7 岁,女。其中,两个数值格外显眼——总甲状腺素(T4)和游离甲状腺素(FT4)均明显升高,接近参考范围上限的将近两倍。
是甲状腺功能亢进吗?
然而,当高慧再仔细查看其他指标时,很快意识到,事情并没有这么简单。
报告显示,促甲状腺激素(TSH)仍处于正常范围内。同时,三碘甲状腺原氨酸(T3)和游离三碘甲状腺原氨酸(FT3)也在正常或接近上限范围内。此外,抗甲状腺过氧化物酶抗体(Anti-TPO)和抗甲状腺球蛋白抗体(Anti-Tg)均为阴性。
这就不太对劲了。
在正常的甲状腺—垂体负反馈调控体系中,一旦甲状腺激素真正处于过量状态,垂体对这种变化极为敏感,TSH 往往会迅速被抑制,甚至下降至接近检测下限。
而在这份报告中,TSH 不仅没有下降,反而稳定地维持在正常范围内,说明垂体并未感知到甲状腺激素异常升高。
与此同时,在多数临床甲亢状态下,T3 或 FT3 往往升高得更为明显,甚至可表现为所谓的「T3 型甲亢」。但这份报告却一反常态,FT3 仍处于参考范围之内,提示体内真正参与代谢调控、发挥生物学效应的甲状腺激素水平,并未明显增加。
不仅如此,这份报告中的自身免疫相关抗体均为阴性,也并不支持 Graves 病或桥本甲状腺炎相关甲亢等常见的自身免疫性病因。
事有蹊跷,高慧当即做出决定:这份报告,不能发。
02.
「实际上,看到这个结果时我的第一反应并没有往罕见病上想,首先,作为检验专业人员要考虑检测本身是不是受到了干扰,其次,要结合临床症状对常见病进行排查。」高慧这样回忆。
带着这种怀疑,高慧主动联系到了当时仍在抽血窗口等待的患儿家属,希望进一步了解情况。
随着沟通的深入,越来越多线索逐渐浮出水面。
患儿此次因性早熟前来生长发育门诊就诊,临床医生为她开具了一整套基础筛查项目,包括性激素、甲状腺功能、生化指标、肿瘤标志物等。除甲功异常外,其余指标均未见明显问题。
然而,当她将这份「逻辑矛盾」的甲状腺功能结果向患儿母亲说明时,对方却显得格外震惊——因为类似的情况,母亲自己也曾经历过。
示意图,与本案例无关(图源:浙大儿院提供)
据患儿母亲回忆,自己去年在当地医院体检时,就查出了几乎一模一样的结果:同样是 T4、FT4 明显升高,而其他甲状腺相关指标基本正常。
当地医院的医生也注意到了这些问题,却始终无法给出明确解释。为此,她前后辗转了三家医院,还做了垂体磁共振检查,但始终未发现明确异常。
更耐人寻味的是,当不甘心的她来到杭州一家大型综合医院复查时,甲状腺功能结果又全部落在参考区间内,看似恢复了正常。
「后来我们分析,这可能和不同厂家采用的检测原理不同有关。」高慧解释道,「由于方法学或抗体特异性等原因,使用不同生产商的试剂对同一份样本进行检测可能会得到不同的检测结果,这让患者家长更加迷惑不解。」
而在当时,母女二人接连出现几乎一致的甲状腺功能异常,已经足以引起高度警惕。「这已经不像是偶然,更像是一个具有家族特征的情况。」
意识到问题的复杂性后,高慧第一时间联系了当天接诊的生长发育门诊医生,并将情况同步反馈给实验检验中心负责人沈红强。
「如果只是把这份报告原样发出去,后面很可能就是反复复查、反复折腾病人。」沈红强当即判断,要真正弄清楚问题,检验科不能只是「出结果」,而必须参与到整个诊疗决策过程中。

03.
排查工作随即展开。
第一步,自查。当天实验室质控结果全部合格,仪器运行状态正常,检测流程无异常,首先排除了操作失误或系统性差错的可能。
第二步,复测。检验团队将母女二人的血样送往另一院区,再次用完全不同厂家的检测系统重新测定甲状腺功能。结果却高度一致——T4、FT4 依然异常升高,再次印证问题并非出在仪器或检测平台本身。
第三步,排除免疫学干扰,加做「异嗜性抗体阻断剂试验」。
甲状腺功能检测依赖「抗体—抗原」的特异性结合,但在少数人群中,血清内可能存在异嗜性抗体,这类抗体并不针对甲状腺激素,却可能非特异性地与检测体系中的抗体结合,产生假信号,从而导致 T4、FT4 等指标出现假性升高。
而异嗜性抗体阻断剂试验的结果,再次验证了数据没错。
既然检测没错,问题就只能来自人体本身。
检验团队随即系统性梳理所有可能的原因,最终将鉴别诊断范围锁定在 4 种需要重点排查的情况上:
垂体 TSH 腺瘤
遗传性甲状腺结合球蛋白增多症
β 型甲状腺激素抵抗综合征(RTHβ)
家族性异常白蛋白高甲状腺素血症(FDH)
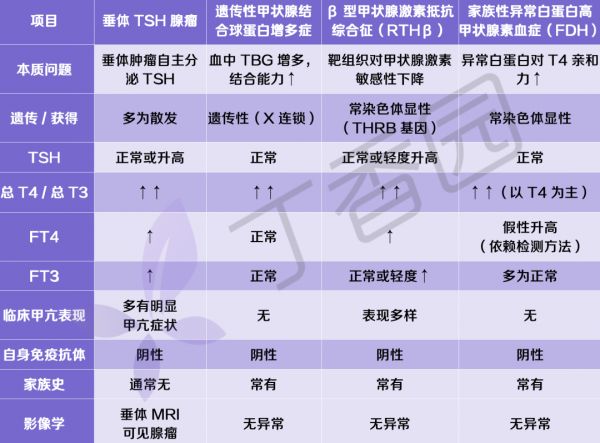
丁香园整理制图
首先被考虑的是垂体 TSH 腺瘤。
这是一种极为罕见的功能性垂体肿瘤,可自主分泌促甲状腺激素(TSH),导致外周甲状腺激素升高,但 TSH 不受正常负反馈抑制,表现为 T4、FT4 升高,同时 TSH 正常或升高。
然而,这类患者通常伴有较为典型的甲亢症状,FT3 往往也明显升高。此外,患儿母亲此前已在外院完成垂体 MRI 检查,未发现占位性病变;再结合母女二人几乎同时出现类似表现的情况,TSH 腺瘤的可能性被认为极低。
第二个被排查的是遗传性甲状腺结合球蛋白增多症。
这是一种多为 X 连锁遗传的良性状态,由于甲状腺结合球蛋白(TBG)水平升高,使更多甲状腺激素处于结合状态,典型表现为 总 T4 升高,而 FT4、TSH 及真实甲状腺功能正常。
为此,团队为患儿母亲加做了 TBG 检测,结果显示也正常,该诊断立刻被排除。
第三种可能是 β 型甲状腺激素抵抗综合征(RTHβ)。
这种病由基因突变引起,外周组织及垂体对甲状腺激素的敏感性下降,实验室上可见 FT4、T4 升高,而 TSH 未被抑制或仅轻度升高。
但在多数情况下,RTHβ 患者常伴有轻度甲亢表现及甲状腺肿大,而母女二人并无相应临床特征,这一诊断同样不吻合。
层层排除之后,检验团队的关注点落在了最后一个可能性上——家族性异常白蛋白高甲状腺素血症。
04.
家族性异常白蛋白高甲状腺素血症(familial dysalbuminemic hyperthyroxinemia,FDH)是一种并不罕见,却极易被误诊的遗传性良性状态,通常呈常染色体显性遗传。
这种疾病的本质并非甲状腺功能异常,而是源于白蛋白基因的突变。突变后的白蛋白对甲状腺素——尤其是 T4——的亲和力显著增强,使大量 T4 被异常结合在白蛋白上,从而在化验中表现为甲状腺激素升高。
「FDH 在国外上并不少见,但国内报道并不多。」高慧解释道,「它最大的特点就是——化验单看起来像甲亢,但人却一点症状都没有,非常容易被误诊。」
在实验室层面,FDH 的典型表现为总 T4 明显升高,FT4 在部分免疫检测方法中也可呈假性升高,而 TSH 保持正常,患者通常无甲亢相关症状,FT3 多处于正常范围。
这一特征,与母女二人的检测结果高度吻合。
在与家属充分沟通并签署知情同意书后,检验团队正式启动了进一步的专项检测,并将样本外送进行基因测序。
几天后,基因报告揭开了谜底:母女二人均检测到白蛋白基因错义突变,诊断最终明确——家族性异常白蛋白高甲状腺素血症。
更好的消息是,这并不是一个需要治疗的疾病,只需在病历中明确记录,定期随访即可。
至此,真相大白。检验科看似「多管闲事」的谨慎,却最终却帮助一家人解开了困扰已久的谜团。

检验科团队收到患者送来的锦旗
以往的认知中,检验科往往是医疗体系中的「幕后角色」,很少直接参与诊疗决策。但在高慧看来,这样的结果并非偶然。
「作为检验科医生,我们是第一时间接触到患者数据的人,也是最早看到异常、最有条件发现问题的一方。」
高慧认为,检验的专业优势并不在于把同一份样本反复检测,而在于能否把数据放进生理和临床语境中去理解——这个结果在临床上意味着什么,背后可能隐藏着怎样的原因,而不是只停留在「某个指标异常」的表象。
「我更愿意把检验科看成是临床前端的一个角色,不是简单的数据搬运工。」高慧这样形容,「在一些模糊地带,检验人员需要主动站出来,提示可能的干扰、提示罕见情况,帮助临床医生和患者少走弯路。」
「检验并非冷冰冰的仪器和数据,而应该是一个既有温度、又有深度的学科。」在沈红强看来,这种主动介入,正是检验医学专业边界不断拓展的体现。
「检验与临床不应是两个割裂的系统。检验人员需要更多走向临床,理解疾病和治疗逻辑;而临床医生也需要了解一份报告是如何产生的、可能受哪些因素影响。」沈红强说。
「只有在这样的相互理解与协作之下,检验科的专业价值,才能真正体现出来。」

致谢:本文经 浙江大学医学院附属儿童医院实验检验中心主管技师 高慧、副主任 沈红强 专业审核
策划:z_popeye|监制:islay
相关知识
7 岁女孩指标「爆表」,医生紧急通知家长!结论却是不用治了?
后悔!7岁女孩突然确诊,妈妈惊了:才不到一天!紧急提醒
6岁女儿突然暴瘦,去医院检查时,医生让孩子摘掉“项链”,爸妈急了:娃没戴啊!
10岁女孩吃不多却长胖?4个原因+科学应对指南帮家长避坑
深圳:女孩为爱暴瘦到42斤,ICU紧急抢救20多天,爸爸:她才15岁
0~18岁男孩、女孩身高标准来啦,你家孩子达标了吗?
案例:女孩放学后吃了根烤肠,却被送进ICU,48小时急救脱险
4岁女童乳房发育,医生:不是个例,男孩女孩都有!
21岁美女主播肺水肿、心衰,却查不出原因,医生:是西布曲明害的
家长给儿童用药应在医生指导下
网址: 7 岁女孩指标「爆表」,医生紧急通知家长!结论却是不用治了? https://m.trfsz.com/newsview1901253.html

